التهاب اللفافة الأخمصية
| التهاب اللفافة الأخمصية | |
|---|---|
| Plantar fasciitis | |
|
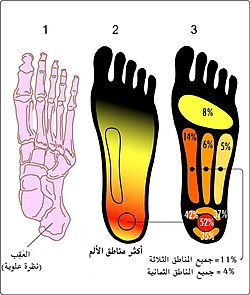
مناطق الألم الأكثر شيوعًا في التهاب اللفافة الأخمصية
| |
| تسميات أخرى | داء اللفافة الأخمصية، اعتلال اللفافة الأخمصية، كَعْب العداء، متلازمة مهماز العقب |
| معلومات عامة | |
| الاختصاص | جراحة العظام، طب رياضي، جراحة تجميل، طب الأقدام |
| من أنواع | التهاب اللفافة، ومرض القدم، ومرض معين |
| الأسباب | |
| الأسباب | غير واضحة |
| عوامل الخطر | فرط الاستعمال (الوقوف لفتراتٍ طويلة)، السمنة، الالتفاف الداخلي للقدم |
| المظهر السريري | |
| البداية المعتادة | تدريجيًا |
| الأعراض | ألم في العَقِب وفي أسفل القدم |
| الإدارة | |
| التشخيص | اعتمادًا على الأعراض، وتصوير بالموجات فوق الصوتية |
| العلاج | معالجة تحفظية |
| أدوية | |
| حالات مشابهة | الفصال العظمي، التهاب الفقار القسطي، متلازمة وسادة العقب، التهاب المفاصل التفاعلي |
| الوبائيات | |
| انتشار المرض | ~4% |
|
تعديل مصدري - تعديل | |
التهاب اللفافة الأخمصية هو اضطرابٌ في النسيج الضام الداعِم لقوس القدم، حيثُ يؤدي إلى ألمٍ في العَقِب(1) وأسفلِ القدم، ويكون الألم عادةً شديدًا مع الخطوات الأولى في اليوم أو بعد الحصول على فترةٍ من الراحة، كما يحصل الألم أيضًا عند ثني القدم وأصابع القدم نحو قصبة الساق. يحدث الألمُ تدريجيًا، ويؤثر على كلتا القَدمين في حوالي ثُلث الحالات.
أسبابُ حدوثِ التهاب اللفافة الأخصمية ليست واضحةً تمامًا، ولكن تُوجد عدة عوامل خطر مُحددة لالتهاب اللفافة الأخمصية، وتشملُ فرط الاستعمال مثل الوقوف لفتراتٍ طويلة، وزيادة التدريب، والسمنة. كما يرتبطُ مع الالتفاف الداخلي للقدم، وضيقِ وتر أخيل، وأسلوب الحياة المتضمن لقليلٍ من التمرين. على الرغم من وجود مهماز العقب في كثيرٍ من الحالات، إلا أنهُ من غير الواضح إذا كان لهُ دور في حدوث التهاب اللفافة الأخمصية. يُعتبر التهاب اللفافة الأخمصية اضطرابًا في موقع انغراس الرباط على العظم، ويتميز بحدوث تمزقاتٍ صغيرة جدًا وانحلالٍ في الكولاجين وتندُب. بما أنَّ الالتهاب يلعبُ دورًا بسيطًا أو رُبما لا دور له، فقد اقترحت مراجعةٌ بإعادة تسميته ليُصبح plantar fasciosis (داء اللفافة الأخمصية).
يعتمدُ تشخيص التهاب اللفافة الأخمصية على عددٍ من العلامات والأعراض، كما أنَّ التصوير بالموجات فوق الصوتية قد يُساعد أحيانًا. تُوجد حالاتٌ أخرى لديها أعراضٌ مشابهة وتتضمن الفصال العظمي، والتهاب الفقار القسطي، ومتلازمة وسادة العقب، والتهاب المفاصل التفاعلي.
تُشفى معظم حالات التهاب اللفافة الأخمصية مع مرور الوقت وباستعمال طرقِ علاجٍ تحفظية. يُوصى المُصابون عادةً في الأسابيع القليلة الأولى بالراحة والتمدد وتغيير نشاطاتهم، مع تناول مسكناتٍ للألم، وإذا لم تكن هذه الأساليب كافيةً فهُناك خياراتٌ أخرى مُتاحة وتتضمن العلاج الفيزيائي، أو التركيبات التقويمية، أو الجبائر، أو الحُقن الستيرويدية. إذا لم تكن هذه التدابير العلاجية فعالةً، فإنهُ يُمكن تجربة الجراحة أو العلاج بالموجات التصادمية من خارج الجسم.
يُعاني ما بين 4-7% من عامة السكان في أي وقتٍ من ألمٍ عَقِبي، وحوالي 80% من هذه الحالات تكون بسبب التهاب اللفافة الأخمصية. حوالي 10% من الأشخاص يحدثُ لديهم هذا الاضطراب في مرحلةٍ ما خلال حياتهم، وتزداد نسبة حدوثه مع التقدم في العمر. من غير الواضح فيما إذا كان هُناك فرقٌ في حدوث الاضطراب بين الجنسين.
التسمية
التِهابُ اللِّفافَة الأخْمَصيّة (بالإنجليزية: Plantar fasciitis) ويُسمى أيضًا:
- التهاب لفافي أخمصي أو التهاب لفافة أخمص القدم
- داء اللفافة الأخمصية (Plantar fasciosis).
- اعتلال اللفافة الأخمصية (Plantar fasciopathy).
- عَقِب العداء أو كَعْب العداء (Jogger's heel).
- متلازمة مهماز العَقِب (Heel spur syndrome).
الأعراض والعلامات
يكونُ الألمُ حادًا عند حدوث التهاب اللفافة الأخمصية، وعادةً ما يكون في جانبٍ واحد (70% من الحالات)، ويزدادٌ ألمُ العَقِب سوءًا عند تحميل وزنٍ على العَقِب بعد فتراتٍ طويلة من الراحة. عادةً ما يذكُر الأفراد المُصابون بالتهاب اللفافة الأخمصية، أنَّ الأعراض تزدادُ حدةً خلال خطواتهم الأولى بعد خُروجهم من السرير أو بعد فتراتٍ طويلة من الجلوس، كما أنَّ الأعراض تتحسن عادةً مع مواصلةِ المشي. تُوجد أعراضٌ اُخرى نادرة تتضمنُ التَنميل، والنَخْز، والتورم، والألم المنقول. نموذجيًا لا تحدثُ الحمى أو التعرق الليلي مع التهاب اللفافة الأخمصية.
قد تتمزقُ اللفافة الأخمصية إذا استمر الشخص باستعمالها بإفراطٍ أثناء التهابِها، حيثُ تظهر أعراضٌ وعلاماتٌ تدلُ على تمزقها وتتضمن صوتَ فرقعةٍ أو طقطقة، وتورمًا موضعيًا كبيرًا، وألمًا حادًا في أخمص القدم.
عوامل الخطر
تُوجد عوامل خطرٍ مُحددة لالتهاب اللفافة الأخمصية وتتضمن الركض المُفرط، والوقوف على أسطحٍ صلبة لفتراتٍ زمنية طويلة، والقدم عالية التقوس، ووجود عدم تكافؤ في طول الساق، والقدم المسطحة؛ حيثُ أنَّ ميل القدم المُسطحة إلى الالتفاف للداخل خلال المشي أو الركض يجعلها أكثر عرضةً للإصابة بالتهاب اللفافة الأخمصية. تُعتبر السمنة من عوامل الخطر المُستقلة، حيثُ توجد في حوالي 70% من الأشخاص المُصابين بالتهاب اللفافة الأخمصية.
من الشائع حُدوث التهاب اللفافة الأخمصية نتيجةً لفقدان التوازن الميكانيكي البيولوجيي، مما يؤدي إلى زيادةٍ في كمية التوتر على طول اللفافة الأخمصية.
تُشير الدراسات إلى وجودٍ علاقة قوية بين زيادة مؤشر كتلة الجسم (BMI) وحدوث التهاب اللفافة الأخمصية في الأشخاص غير الرياضيين، حيثُ أنَّ هذه العلاقة بين الوزن والتهاب اللفافة الأخمصية لم تُلاحظ في الأشخاص الرياضيين. يُعتبر ارتداء الأحذية غير المُناسبة وضيقُ وتر أخيل من عوامل الخطر الهامة لالتهاب اللفافة الأخمصية.
الفيزيولوجيا المرضية
أسبابُ حدوثِ التهاب اللفافة الأخصمية ليست واضحةً تمامًا، حيثُ يُعتقد أنَّ هُناك العديد من العوامل المُساهمة في حدوثه. اللفافة الأخمصية هي رباطٌ ليفي سميك من النسيج الضام، ينشأ من الحديبة الإنسية والجانب الأمامي لعظم العَقِب، ومن هُنا تمتد اللفافة على طول أخمص القدم قبل أن تنغرس في قاعدة أصابع القدم، حيثُ تدعمُ قوس القدم.
كان يُعتقد في بداية الأمر أنَّ هذا الاضطراب عبارةٌ عن حالةٍ التهابية في اللفافة الأخمصية، ولكن لاحظت الدراسات في العقد الماضي، وجود تغيراتٍ تشريحية مجهرية تُشير إلى أنَّ التهاب اللفافة الأخمصية يرجع في الواقع إلى انحلالٍ هيكلي غير التهابي في اللفافة الأخمصية، وذلك على عكس اعتباره اضطرابًا التهابيًا.
نتيجةً لهذا التغيرُ في التفكير حول الآلياتِ الكامنة لحدوث التهاب اللفافة الأخمصية، صرحَ كثيرون في المُجتمع الأكاديمي بأنهُ يجب إعادة تسمية الحالة إلى داء اللفافة الأخمصية (Plantar fasciosis). يُعتقد أنَّ الانحلال الهيكلي في اللفافة الأخمصية ينتجُ عن رضوحٍ مجهرية (تمزقاتٍ صغيرة) مُتكررة. عادةً ما يُظهر الفحص المجهري للفافة الأخمصية وجود تنكسٍ ورمي مُخاطي وترسباتٍ من الكالسيوم في الأنسجة الضامة وأليافٍ كولاجينية لا منتظمة.
يُعتقد أنَّ الاضطرابات في الحركة الميكانيكة الطبيعية للفافة الأخمصية أثناء الوقوف والمشي (تُعرف باسم آلية العاصبة (Windlass mechanism)) تُساهم في حدوث التهاب اللفافة الأخمصية، عن طريق وضع ضغطٍ زائدٍ على الأحدوبة العَقِبية. أشارت دراساتٌ أخرى أنَّ التهاب اللفافة الأخمصية لا يرجع في الواقع إلى عمليةٍ التهابية في اللفافة الأخمصية، ولكن قد يحدثُ بسبب إصابةٍ وترية تتضمن العضلة المثنية القصيرة للأصابع والتي تقع مباشرةً أسفل اللفافة الأخمصية.
التشخيص

يُشخص التهاب اللفافة الأخمصية عادةً بواسطة ممارسٍ صحي، وذلك بعد الإطلاع على تاريخ الشخص وعوامل الخطر وفحصه سريريًا. قد يُواجه الشخص إيلامًا عند الضغط على الجانب الداخلي للعظم العَقِبي في أخمص القدم خلال الفحص الجسدي، كما أنَّ القدم قد تكون محدودة الانثناء الخلفي؛ بسبب ضيقٍ في عضلات الساق أو وتر أخيل. قد يؤدي الانثناء الخلفي للقدم إلى ألمٍ؛ بسبب شد اللفافة الأخمصية مع الحركة. عادةً لا توجد حاجةٌ لاستعمال دراسات التصوير التشخيصي في تشخيص التهاب اللفافة الأخمصية، ولكن قد يُقرر الطبيب في بعض الحالات إجراء دراسات التصوير (مثل الأشعة السينية، تخطيط الصدى التشخيصي، التصوير بالرنين المغناطيسي)، وذلك لاستبعاد الأسباب الخطيرة الأُخرى التي قد تُسبب ألمًا في القدم.
إذا فشلتَ استجابة ألم التهاب اللفافة الأخصمية للعلاجات الطبية التحفظية، فإنَّ تشخيصاتٍ أُخرى تُؤخذ بعينِ الاعتبار، وتتضمن الكسور والأورام والأمراض الجهازية. قد يُشير الألم العَقِبي ثنائي الجانب أو الألم العَقِبي المُرتبط بمرضٍ جهازي إلى الحاجة إلى إجراءِ فحوصاتٍ تشخيصية أكثر تعمقًا، مثل العد الدموي الشامل أو الواسمات المصلية للالتهاب أو العدوى أو الأمراض المناعية الذاتية، مثل البروتين المتفاعل-سي، وسرعة ترسب الدم، والأجسام المضادة للنواة، وعامل الروماتويد، وHLA-B27، وحمض البول، كما أنهُ قد يُجرى فحص الأجسام المضادة لداء لايم في حال وجود خللٍ عصبي، فإنه قد يُؤدي إلى إجراء تخطيط كهربائية العضل، بهدف تقييم الأضرار التي حصلت في الأعصاب أو العضلات.
يُعتبر مهماز العقب من الحالات المُكتشفة عرضيًا والمُرتبطة بالتهاب اللفافة الأخمصية، وهو عبارةٌ عن تكلس عظميٍ صغير على العظم العَقِبي، وقد يحدث في حوالي 50% من المُصابين بالتهاب اللفافة الأخمصية. في مثل هذه الحالات، فإنَّ التهاب اللفافة الأخمصية يُؤدي إلى الألم العَقِبي، وليس المهماز نفسه. على الرغم من الأهمية السريرية لمهماز العقِب في حالة التهاب اللفافة الأخمصية، إلا أنَّ سبب حدوث المهماز لا زال غيرَ واضح.
التصوير الطبي
عادةً لا تُوجد حاجةٌ لاستعمال التصوير الطبي، وذلك كونه مكلفًا ولا يُغير عادةً في كيفية التعامل مع التهاب اللفافة الأخمصية. عندما لا يُكون التشخيص ظاهرًا سريريًا، فإنهُ يُوصى بإجراء أشعةٍ سينية جانبية على الكاحل، وذلك بهدف تقييم الأسباب الأُخرى لألم العَقِب مثل كسور الإجهاد أو حدوث مهمازٍ عظمي.
تحتوي اللفافة الأخمصية طبيعيًا على ثلاث حزمٍ، حيثُ يبلغ سُمك الحزمة المركزية 4 ملم، والحزمة الجانبية 2 ملم، أما الحزمة الوسطية تكون أقل من 1 مل. نظريًا، تزداد احتمالية حدوث التهاب اللفافة بزيادة سُمك اللفافة الأخمصية عند المنغرس العَقِبي، حيثُ أنَّ السُمك أكثر من 4.5 ملم يُعتبر مفيدًا إلى حدٍ ما في التصوير بالموجات فوق الصوتية، وسُمك 4 ملم في التصوير بالرنين المغناطيسي، ولكن على الرغم من كلِ هذا، إلا أنَّ نتائج التصوير الطبي مثل زيادة سُمك اللفافة الأخمصية، قد تكون غير موجودةٍ في الأفراد المُصابين بالالتهاب أو موجودة في أفرادٍ لا تظهر لديهم أي أعراضٍ للمرض، وبالتالي فإنَّ فائدة نتائج التصوير الطبي محدودة.
يُعتبر مسحُ العظام ثلاثي المراحل طريقةً حساسةً للكشف عن التهاب اللفافة الأخمصية النَشط، كما يُمكن استعماله لمراقبة الاستجابة للعلاج، حيثُ تظهر على شكل انخفاضٍ في الامتصاص بعد حُقنِ الكورتيكوستيرويد.
التشخيص التفريقي
التشخيص التفريقي لألم العَقِب واسعٌ جدًا، ويتضمن حالاتٍ مرضية مُتعددة، ومنها: الكسر الإجهادي العقِبي، التهاب الجراب العرقوبي الأخمصي ، الفصال العظمي، التضيق الشوكي ويشمل الجذور العصبية للعصب الشوكي القطني 5 (L5) أو للعصب الشوكي العجزي 1 (S1)، متلازمة الوسادة الدهنية العقبية، قصور الدرقية، الالتهاباتٍ الفقارية المفصلية اللاصقة مثل التهاب المفاصل التفاعلي أو التهاب الفقار القسطي أو التهاب المفاصل الروماتويدي (عادةً إذا كان الألم في كلا العَقِبين)، تمزُق اللفافة الأخمصية، متلازمات الانضغاط العصبي مثل متلازمة نفق عظم الكعب أو اصطدام العصب العقبي الإنسي.
عادةً ما يُمكن تَحديد تشخيص التهاب اللفافة الأخمصية بناءً على التاريخ الطبي والفحص البدني للشخص. في الحالات التي يشتبه فيها الطبيب بوجودٍ كسرٍ أو عدوى أو حالاتٍ خطيرةٍ أُخرى كامنة، يُمكن استخدام الأشعة السينية لإجراء تشخيصٍ تفريقي، ولكن على الرغم من هذا، إلا أنه يجب عدم استخدام الأشعة السينية كفحصٍ للكشف عن التهاب اللفافة الأخمصية في الأشخاص الذين يمشون أو يقفون كثيرًا في العمل، وذلك إذا لم تتم الإشارة إلى طريقةٍ أُخرى للتصوير؛ حيثُ أنَّ استخدامه خارج الإرشادات الطبية يدخل ضمن الرعاية الصحية غير الضرورية.
العلاج
غير جراحي
تُشفى حوالي 90% من حالات التهاب اللفافة الأخمصية خلال 6 أشهرٍ من العلاجِ التحفظي، وخلال عامٍ واحد مهما كان العلاج. اقتُرحت العديد من العلاجات لالتهاب اللفافة الأخمصية، ولكن العديد منها لم يُتحقق منها جيدًا، وبالتالي لا تُوجد إثباتاتٌ كافية للتوصية باستعمالها. يتضمن الخط التحفظي العلاجي الأول على الراحة، والتدليك، والحرارة، والجليد، وتمرينات تقوية ربلة الساق والتي تساعد على تقوية عضلات ربلة الساق ووتر أخيل واللفافة الأخمصية، ويشمل العلاج التحفظي أيضًا تخفيض الوزن لمن يعانون من فرط الوزن أو السمنة، كما يُمكن استعمال الأدوية اللاستيرويدية المضادة للالتهاب (NSAIDs) مثل الأسبرين أو الإيبوبروفين، حيثُ تستعمل هذه الأدوية عادةً لعلاج التهاب اللفافة الأخمصية، ولكنها تفشل في إزالة الألم في 20% من الأشخاص.
يُعتبر العلاج بالموجات التصادمية من خارج الجسم (ESWT) من الطرق الفعالة لعلاج ألم التهاب اللفافة الأخمصية الذي لا يستجيب للعلاجات التحفظية غير الجراحية لمدة 3 أشهرٍ على الأقل. أشارت تحليلاتٌ تلوية أنّّ تخفيف الألم بشكلٍ كبير يستمر لمدةٍ عامٍ بعد الإجراء، ولكن على الرغم من هذا، إلا أنَّ النقاش حول فعاليةٍ الإجراء العلاجي لا زال مستمرًا. يُمكن إجراء العلاج بالموجات التصادمية من خارج الجسم مع أو بدون تخدير، مع أنَّ الدراسات تُشير إلى أنَّ العلاج يكون أقل فعالية عند إعطاء التخدير. نادرًا ما يُسبب هذا الإجراء مضاعفاتٍ للشخص، ولكنها عادةً ما تكون طفيفةً عند حدوثها، وتتضمن حدوث ورمٍ دمويٍ خفيف أو كدمة أو حمامى حول موقع الإجراء، أو صداعٍ نصفي.
قد تُستعمل حُقن الكورتيكوستيرويد في حالات التهاب اللفافة الأخمصية المستعصية على الإجراءات الأكثر تحفظًا. هناك أدلةٌ مبدئية على أنَّ الحُقن قد تكون فعالةً لتخفيف الألم في الشهر الأول فقط.
ظهرت تركيبات القدم التقويمية كطريقةٍ فعالةٍ في تقليل ألم التهاب اللفافة الأخمصية لمدةٍ تصل إلى 12 أسبوعًا، أما التركيبات التقويمية الخاصة بتخفيف ألم التهاب اللفافة الأخمصية بشكلٍ فعالٍ طويل الأمد فتحتاج لدراساتٍ إضافية. اقتُرح استعمال أجهزة التقويم وبعض التقنيات الأُخرى لتقليل كب القدم، وبالتالي تقليل الحِمل على اللفافة الأخمصية، مما يؤدي لتقليل الألم.
تُوجد تقنياتٌ علاجية أُخرى تُسمى بالإرحال الأيوني الأخمصي، وتتضمن استعمال موادٍ مُضادة للالتهابات مثل الديكساميثازون أو حمض الخليك، حيثُ تُوضع موضعيًا على القدم، وتنقل عبر الجلد بتيارٍ كهربائي. يُوجد إثباتٌ مُعتدل يدعم استخدام الجبائر الليلية لمدة 1-3 شهور بهدف تقليل ألم التهاب اللفافة الأخمصية المُستمر لمدة 6 أشهر، وقد صُممت هذه الجبائر الليلية للحفاظ على الكاحل في موضعٍ مُعتدل، مما يؤثر سلبيًا فيشُد ربلة الساق واللفافة الأخمصية طوال الليل أثناء النوم.
جراحي
يُعتبر بَضعُ اللِفافة الأخمصية الحل الأخير عادةً في حال فشل العلاج التحفظي بعد 6 أشهر. تُوجد طرق تنظرية داخلية أقل توغلًا لبَضع اللفافة الأخمصية، ولكنها تحتاج لمتخصصٍ مُتمكنٍ بمعداتٍ مُعينة، والتي توافرها محدودٌ حاليًا. وجدت دراسةٌ أجريت عام 2012 أنَّ 76% من المرضى الذين خضعوا لبضع اللفافة الأخمصية بالتنظير الداخلي كان لديهم شفاءٌ تام من الأعراض مع وجود بعض المضاعفات (دليلٌ من المستوى الرابع). لم يُعثر على دليلٍ يُثبت أنَّ إزالة مهماز العقب أثناء بضع اللفافة الأخمصية يُساعد على تحسين النتائج الجراحية.
قد يحدثُ ألم العَقِب الأخمصي لأسبابٍ مُتعددة، لذلك قد يُجرى تحريرُ فرع العصب الأخمصي الوحشي أثناء بَضع اللفافة الأخمصية في حالاتٍ مُعينة. قد تحدثُ مضاعفاتٌ مع بضع اللفافة الأخمصية، وتتضمن إصابة العصب، عدم استقرار قوس القدم الطولي الإنسي، كسرٌ في العظم العَقِبي، طول وقت الشفاء، عدوى، تمزقُ اللفافة الأخمصية، فشلٌ في تقليل الألم. اقترحٌ حديثًا استعمال جراحة الاستئصال الراديوي كطريقةٍ جراحية بديلة لعلاج التهاب اللفافة الأخمصية المُستعصي.
علاجات غير مثبتة
تُوجد علاجاتٌ خلافية مثل استعمال حقن سُم البتيلينيوم A، وحُقن البلازما الغنية بالصفائح الدموية، وعلاج الحقن التجديدي.
تجري أبحاثٌ حول استعمال الوخز الجاف بالإبر في علاج التهاب اللفافة الأخمصية، وقد وجدت مراجعة منهجية من الأبحاث المُتاحة، أنَّ هُناك فعاليةٌ محدودة لهذا الأسلوب في علاج التهاب اللفافة الأخمصية. أُبلغ أنَّ هذه الدراسات ليست كافيةٌ في الجودة ومتنوعةٌ جدًا في منهجيتها، وبالتالي لا تُساعد في الوصول إلى نتيجةٍ ثابتة.
الانتشار
حسب علم الأوبئة، فإنَّ التهاب اللفافة الأخمصية يُعتبر أكثر أنواع إصابة اللفافة الأخمصية شيوعًا، وأكثر أسباب ألم العَقِب شيوعًا (80% من الحالات). يحدثُ التهاب اللفافة الأخمصية أكثرَ في النساء، والراقصين، والمُجندين العسكريين، والرياضيين كبارُ السن، والسمان، والرياضيين الذكور صغيري السن.
يُقدر أنَّ التهاب اللفافة الأخمصية يؤثر على شخصٍ واحد من بين كُل 10 أشخاص في مرحلةٍ ما من حياتهم، كما أنهُ يشيعُ حدوثه في الفترة العمرية ما بين 40 إلى 60 عامًا. يتلقى في الولايات المتحدة أكثر من مليوني شخص علاجًا لالتهاب اللفافة الأخمصية، كما تُقدر تكلفة علاج التهاب اللفافة الأخمصية في الولايات المتحدة بحوالي 284 مليون دولار سنويًا.
ملاحظات
- 1 العَقِب وتعرف هذه المنطقة من القدم عند العامة باسم الكعب، وهي تسمية خاطئة، لأنه يوجد كعب إنسي وكعب وحشي
- حسب مصطلحات التشريح فإنَّ، وسطي أو إنسي (Medial) معناه أقرب إلى الخط المنصف لجسم الإنسان، أما جانبي أو وحشي (Lateral) معناه أبعد عن الخط المنصف لجسم الإنسان.
المراجع
وصلات خارجية
- "التهاب اللفافة الأخمصية ومهماز العظم". الأكاديمية الأمريكية لجراحي العظام. مؤرشف من الأصل في 2017-10-31.
| مفصل محفظي |
|
||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| مفصل غير محفظي |
|
||||||||||
| غير مفصلي |
|
||||||||||
| التصنيفات الطبية | |
|---|---|
| المعرفات الخارجية |
|