مرض فوجت-كوياناجا-هارادا
| مرض فوجت-كوياناجا-هارادا | |
|---|---|
| Vogt-Koyanagi-Harada | |
|
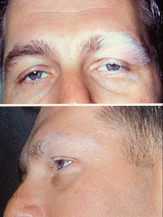
المظَهر الجلدي لمرض فوجت-كوياناجا-هارادا
| |
| تسميات أخرى | مرض فوجت-كوياناجا-هارادا، متلازمة الْتِهابُ العِنَبْيَّةِ والسَّحايا |
| معلومات عامة | |
| الاختصاص | طب العيون |
| من أنواع | مرض مناعي ذاتي، وأمراض الجلد والنسيج الرابط بالمناعة الذاتية ، ومرض التهابي عصبي نادر ، ومرض معين |
| المظهر السريري | |
| الأعراض | التهاب السحايا |
| التاريخ | |
| سُمي باسم | ألفرد فوجت |
|
تعديل مصدري - تعديل | |
مرض فوجت-كوياناجا-هارادا (اختصارًا VKH) هو مرض يؤثر على العديد من أجهزة الجسم، يُعتقد أن سببه المناعة الذاتية والتي تؤثر على الأنسجة الصباغية الحاوية على الميلانين. العرض الظاهري الأكثر أهمية له هو التهاب العنبية ثنائي الجانب المنتشر الذي يصيب العينين. قد يتضمن المرض أيضًا إصابة الأذن الداخلية محدثًا تأثيرات على السمع والجلد وسحايا الجهاز العصبي المركزي.
العلامات والأعراض
نظرة عامة
يتميز المرض بالتهاب العنبية المنتشر ثنائي الجانب المترافق بالألم والاحمرار وعدم وضوح الرؤية. غالبًا ما تكون الأعراض العينية مصحوبة بمجموعة متنوعة من الأعراض الجهازية، مثل الأعراض السمعية (طنين الأذن، الدوار، والصمم)، والأعراض العصبية مثل (حالة سحائية، مع الشعور بالتعب والحمى والصداع والغثيان وآلام البطن وتصلب الرقبة والظهر أو مزيج من هذه الأعراض، التهاب السحايا، كثرة خلايا السائل الدماغي الشوكي، الشلل العصبي القحفي، الشلل النصفي، التهاب النخاع المستعرض والتهاب العقدة الهدبية)، وتتضمن التظاهرات الجلدية البهق والبهاق والثعلبة. يتواجد البهاق غالبًا في المنطقة العجزية. تنتج علامات وأعراض مرض فوجت – كوياناجي – هارادا عن التهاب مزمن للخلايا الصباغية. الخلايا الصباغية هي خلايا متخصصة تنتج صباغًا يسمى الميلانين. يوجد الميلانين أيضًا في أجزاء أخرى من الجسم، مثل شبكية العين، حيث يلعب دورًا في الرؤية الطبيعية، وفي الأذن الداخلية، إذ يُعتقد أن له علاقة بالسمع. قد تكون هناك أعراض أخرى أقل شيوعًا مثل الرؤية المزدوجة (الشفع) وتدلي الأجفان (الإطراق) بسبب الشلل العصبي القحفي. تظهر التغييرات في تلون الجلد والشعر عادة بعد ثلاثة أشهر من ظهور الأعراض لأول مرة وغالبًا ما تكون دائمة.
المراحل
ينقسم تسلسل الأحداث السريرية في مرض فوجت – كوياناجي – هارادا إلى أربع مراحل: البادري، التهاب العنبية الحاد، النقاهة، والنكس المزمن. لا تُبدي المرحلة البادرية أي أعراض، أو قد تحاكي أعراض العدوى الفيروسية المجهولة، التي تتميز بأعراض تشبه أعراض الإنفلونزا وتستمر عادة لبضعة أيام. يُحتمل وجود حمى، صداع، غثيان، التهاب سحايا، صعوبة في السمع (الانزعاج الناجم عن الضوضاء العالية أو تشويه في جودة الأصوات المسموعة)، طنين الأذن، و/أو الشعور بالدوار. يمكن أن تشمل الأعراض العينية ألمًا حول محجر العين ورهاب الضوء والدُماع. قد تحدث حساسية للّمس في الجلد والشعر. شلل الأعصاب القحفية والتهاب العصب البصري غير شائعين. يحدث طور التهاب العنبية الحاد بعد بضعة أيام ويستمر لبضعة أسابيع عادة. تُنبئ هذه المرحلة بحدوث التهاب العنبية الشامل ثنائي الجانب الذي يسبب تشويش الرؤية. في 70% من حالات مرض فوجت – كوياناجي – هارادا، تكون بداية التشويش البصري متزامنة بشكل متناظر، إذا كانت أحادية الجانب مبدئيًا، فإن العين الأخرى ستشملها الإصابة في غضون عدة أيام. يحتمل أن يتضمن هذا الطور التهاب العنبية الأمامي الحبيبي ثنائي الجانب، ووجود درجة متغايرة من التهاب المفاصل، وسماكة المشيمية الخلفية مع ارتفاع طبقة المشيمية الشبكية حول الحليمة، واحتقان العصب البصري والتهاب حليمة العصب البصري، وانفصال الشبكية الفقاعي المصلي النضحي المتعدد. تُشخص مرحلة النقاهة بفقد صباغ الجلد التدريجي مع الإصابة بالبهاق والشمط (البهق أو فقدان صباغ الأهداب)، وأغلب الأحيان تتشكل ندوب لا صباغية دِرهمية، إضافة للإصابة بالثعلبة (الحاصة) وفقد صباغ قاع العين مُغيّرًا لونه إلى اللون القرمزي (مظهر قاع العين المتوهج كغروب الشمس بسبب انفصال الشبكية [16])، وتكوّن عقيدات صفراء صغيرة في أجزاء من الشبكية [16] وتراص أو هجرة ظهارة العين الصباغية. يتسم طور النكس المزمن بنوبات متكررة من التهاب العنبية، ولكن الأكثر شيوعًا هو حدوث التهاب العنبية المزمن منخفض الشدة دون السريري غالبًا، والذي قد يؤدي إلى الإصابة بالالتهاب الأمامي الحبيبي واعتام عدسة العين (الساد)، الزرق وارتفاع ضغط المقلة. يمكن أن تستمر المرحلة المزمنة عدة أشهر إلى عدة سنوات.[16] خلال المرحلة المتكررة، قد تشمل المضاعفات الشائعة للعين اعتام عدسة العين (الساد)، الزرق، وتشكل أوعية دموية جديدة غير طبيعية تحت الشبكية (الأوعية الدموية المشيمية)، والتي يمكن أن تؤدي إلى حدوث تندب (التليف تحت الشبكي).[16] النكس الكامل نادر الحدوث بعد انتهاء المرحلة الحادة. يحتمل الإصابة بخلل في السمع في هذه المرحلة.
السبب
على الرغم من كون السبب في بعض الأحيان هو الإصابة بعدوى فيروسية سابقة أو برض على الجلد أو العين، يبقى السبب الأولي الأساسي لمرض فوجت – كوياناجي – هارادا مجهولًا. ومع ذلك، يُعزى هذا المرض إلى الاستجابة المناعية الشاذة للخلايا التائية الموجهة ضد المستضدات الذاتية الموجودة على الخلايا الصباغية والتي تُحفَز بواسطة الإنترلوكين-23 والخلايا التائية المساعدة 17 والسيتوكينات مثل إنترلوكين-17، والتي يبدو أنها تستهدف البروتينات في الخلايا الصباغية.
عوامل الخطر
يتراوح عمر الأفراد المصابين عادة بين 20 و50 عامًا. نسبة إصابة الإناث إلى الذكور هي 1:2 (الإناث ضعف الذكور). بحكم التعريف، لا يوجد أي تاريخ لرض عيني جراحي أو عرضي. مرض فوجت – كوياناجي – هارادا أكثر شيوعًا عند الآسيويين واللاتينيين والشرق أوسطيين والهنود الأمريكيين ومكسيكيي ميستيزوس، وهو أقل شيوعًا عند القوقازيين والسود في أفريقيا من جنوب الصحراء الكبرى. يرتبط مرض فوجت – كوياناجي – هارادا بمجموعة متنوعة من الأشكال الوراثية المرتبطة بوظيفة المناعة. على سبيل المثال، رُبط المرض بمستضد الكريات البيضاء البشرية (HLA) HLA-DR4 وDRP1/DQA1، وتعدد النسخ الرقمي لمكون المتممة 4، وتعدد مواضع الجين IL-23R، والعديد من جينات غير HLA، ويبدو أن HLA-DRB1*0405 بشكل خاص يلعب دورًا مهمًا في الاستعداد للإصابة بالمرض.
التشخيص
عندما فُحص المرض في الطور البادري، وُجدت كثرة الكريات البيض في السائل الدماغي الشوكي في أكثر من 80% من الحالات، وبشكل رئيس على حساب الخلايا اللمفاوية. تزول كثرة الكريات البيض هذه بعد نحو 8 أسابيع حتى لو استمر التهاب العنبية المزمن. قد تتضمن الفحوصات الوظيفية فحص مخطط كهربائية الشبكية (تخطيط الشبكية الكهربائي) وفحص المجال البصري (الساحة البصرية). قد يتضمن تأكيد التشخيص وتقدير شدة المرض فحوصات تصوير مثل تصوير الشبكية أو استخدام ملون الفلوريسئين أو التلوين بأخضر الإندوسيانين والتصوير المقطعي البصري والتصوير بالأمواج فوق الصوتية. على سبيل المثال، قد يكشف استخدام ملون الإندوسيانين الأخضر عن استمرار وجود التهاب المشيمية في العيون دون وجود أعراض سريرية أو علامات. قد يكون التصوير بالرنين المغناطيسي للعين مفيدًا، ويجب أن تخضع الأعراض السمعية أيضًا للفحوصات السمعية. يناقش والتون نتائج التشريح المرضي من العين والجلد.
يرتكز تشخيص مرض فوجت – كوياناجي – هارادا على المظهر السريري، الفروقات التشخيصية شاسعة منها (وغيرها الكثير) الرمد التعاطفي (التهاب العين الودي)، الساركويد، اللمفوما بائية الخلايا الأولية داخل المقلة، التهاب الصُلبة الخلفي، متلازمة الانصباب العنبي، السل، السفلس، متلازمات الاعتلال القلبي متعدد البؤر.
الأنماط
استنادًا إلى الموجودات خارج العينية، مثل التظاهرات العصبية والسمعية والجلدية، تُصنف «المعايير التشخيصية المنقحة» لعام 2001 المرض على أنه مكتمل (إصابة العينين إضافة لكل من الأعصاب والجلد)، أو غير مكتمل (إصابة العينين بالترافق مع التظاهرات إما العصبية أو الجلدية) أو محتمل (إصابة العينين بدون أي من التظاهرات العصبية أو الجلدية). بحكم التعريف، ولأغراض بحثية تباينية، هناك معياران للاستبعاد (الإقصاء): الرض/الجراحة السابقة النافذة لداخل العين، ووجود مرض عيني مشارك مشابه لمرض فوجت – كوياناجي – هارادا.
الفحوصات المساعدة
تخطيط الشبكية الكهربائي
يستخدم تخطيط الشبكية الكهربائي كامل المجال، والذي يعكس النشاط الفيزيولوجي الكلي لشبكية العين بأكملها، وكهربائية الشبكية متعددة البؤر، التي تمثل الاستجابة الكهربائية المتزامنة لمستقبلات الضوء والشبكية الداخلية من مناطق مختلفة، لتقييم الوظيفة البصرية عند المرضى الذين يعانون من مرض فوجت – كوياناجي – هارادا. يرتبط ضمور المشيمية على نطاق واسع في هذا المرض في الحالة المزمنة مع تسجيلات كهربائية شبكية شاذة، ربما بسبب التغيرات الالتهابية في شبكية العين. ويرتبط الانخفاض المنتشر الملحوظ في السعة الكهربائية لكل من مرحلة الرؤية الليلية والرؤية النهارية في مخطط قياس الكهربائية الكامل مع نقص حاد في كهربائية قاع العين وحدوث التليف في تلك المنطقة لدى هؤلاء المرضى. يرتبط النقص في مخطط الكهربائية متعدد البؤر مع انخفاض الرؤية قبل العلاج في مرحلة المرض المزمن، وتبدي العين استجابة شفائية جيدة مع العلاج المناعي، وبالتالي تحسنًا في الوظيفة البصرية. خضع التحسن في موجات N1 وP1 في مخطط الكهربائية العلاجي إلى دراسة شاركت فيها 22 عينة مصابة بمرض فوجت – كوياناجي – هارادا وكانت النتائج إيجابية، ما يشير إلى أن قياس مخطط كهربائية الشبكية قد يكون أداة مفيدة لرصد نشاط أمراض الشبكية المحيطية والاستجابة للعلاج.
فحص مجال البصر الصغروي
هذا الفحص يحدد المدة الزمنية لحساسية الضوء في أي منطقة من الشبكية، ويُستخدم لتقييم تأثير مرض فوجت – كوياناجي – هارادا على شبكية العينين وتحديد الاستجابة للعلاج.
مضاعفات المرض
على الرغم من أنه يمكن السيطرة على الالتهاب عن طريق الكورتيكوستيرويدات (الستيرويدات القشرية) وغيرها من العوامل المثبطة للمناعة، يبقى بعض المرضى يعانون من ضعف البصر بسبب تطور المضاعفات الأخرى التي تهدد البصر مثل الزرق واعتام عدسة العين (والتي يمكن علاجها) والتليف تحت الشبكي. الرزق هو من المضاعفات الأكثر شيوعًا لمرض فوجت – كوياناجي – هارادا بنسبة إصابة تصل إلى 45%، يعزى الزرق الثانوي لمزيج من العوامل، منها التهاب الجسم الهدبي والحصار الحدقي وتشكل الالتصاقات القزحية الأمامية التي تتسبب بانسداد الشبكة التربيقية والانصباب العنبي. الساد هو ثاني المضاعفات الأكثر شيوعًا للمرض، بنسبة إصابة تصل إلى 42%، وذلك بسبب العلاج المديد بالستيرويدات والتهاب العين الناكس، كل ذلك يعد من عوامل الخطر الرئيسية لتطوره. وعادة ما ينصح بجراحة الساد فقط عندما يكون التهاب حادًا ومستمرًا لمدة 3 أشهر على الأقل، وينبغي أن تتم التغطية بالستيرويد قبل الجراحة لمدة تصل إلى أسبوعين على الأقل.
التدبير
تستجيب مرحلة التهاب العنبية الحاد لمرض فوجت – كوياناجي – هارادا عادة للجرعات الكبيرة من الستيرويدات القشرية عن طريق الفم، الإعطاء الوريدي غير مطلوب عادة. ومع ذلك، قد تتطلب المضاعفات البصرية إجراء حقن فوق محفظة تينون أو داخل الجسم الزجاجي بالكورتيكوستيرويدات أو ببيفاسيزوماب. في الحالات المستعصية، توجد مثبطات مناعية أخرى مثل السيكلوسبورين، أو التاكروليموس، مضادات الأيض (الاستقلاب) (آزاثيوبرين، ميكوفينولات موفيتيل، ميثوتريكسيت)، أو عوامل بيولوجية مثل المعالجة بالغلوبولين المناعي الوريدي، وقد تتطلب استخدام مركب إنفليكسيماب. هناك أبحاث جارية لتحدد بالضبط متى يجب أن يبدأ هذا العلاج المناعي ومن الذي يجب أن يحصل عليه. جراحة مرض الزرق ضرورية لدى بعض الناس. العلاجات الأخرى للمرض هي علاجات عرضية وداعمة. قد يشمل علاج مرض فوجت – كوياناجي – هارادا عمل مختلف الأطباء الاختصاصيين بما في ذلك أطباء الأمراض الجلدية وأطباء العيون وأطباء الأعصاب. يتفق الخبراء على أن العلاج الناجح للمرض ينطوي على معالجة مبكرة وبجرعات كبيرة من الستيرويدات القشرية الجهازية، وحتى عندما تتحسن أعراض المرض مع العلاج بالستيرويد، يحتاج الكثير من الناس إلى إنقاص جرعة الستيرويد ببطء تدريجي على مدى فترة 3-6 أشهر حتى لا تعاود أعراضهم.
النتائج
الإنذار البصري جيد بشكل عام عند التشخيص السريع للمرض والعلاج المناعي الهجومي. عادة ما تستجيب أعراض الأذن الداخلية للعلاج بالكورتيكوستيرويد في غضون أسابيع إلى أشهر، وعادة ما يتعافى السمع تمامًا. يمكن أن تحدث آثار عينية مزمنة مثل اعتام عدسة العين والزرق والضمور البصري. تستمر التغيرات الجلدية عادة بالرغم من العلاج.
إنذار المرض
تشمل العوامل الأخرى التي قد تؤثر على الشفاء قدرة الجسم على الاستجابة للعلاج وشدة الأعراض. يعتمد الشفاء التام للرؤية أيضًا على القدرة على علاج المضاعفات البصرية الثانوية، بما في ذلك اعتام عدسة العين، الزرق، و/أو نمو أوعية دموية جديدة في الطبقة المشيمية للعين (التوعية المشيمية). تكون المضاعفات عادة أكثر حدة عند الأطفال منها عند البالغين، ما قد يؤدي إلى زيادة خطر فقدان البصر الدائم. حتى مع العلاج في وقت مبكر من المرض، فقد يستغرق الأمر عدة أسابيع أو شهور لشفاء الأعراض العصبية (طنين الأذن وتيبس الرقبة) وأعراض الأذن الداخلية (الدوار والغثيان) حتى التحسن بشكل كامل. بعض الناس لا يتعافى بصرهم أو سمعهم تمامًا، وقد يكون تساقط الشعر وتغير لونه و/أو بقع الجلد البيضاء (البهاق) دائمًا أيضًا.
التسمية
سُميت هذه المتلازمة تيمّنًا بأسماء أطباء العيون ألفريد فوجت من سويسرا ويوشيزو كوياناجي وإينوسوكي هارادا من اليابان. وصف العديد من المؤلفين، منهم الطبيب العربي محمد الغافقي في القرن الثاني عشر بالإضافة إلى جاكوبي ونيتلشيب وتاي في القرن التاسع عشر، البهق والالتهاب العصبي واضطرابات السمع. ربما كانت هذه التوصيفات غالبًا بسبب مرض الرمد التعاطفي (التهاب العين الودي)، لكن من المحتمل أن تكون قد شملت أمثلة على مرض فوجت – كوياناجي – هارادا. كان أول وصف لكوياناجي للمرض في عام 1914، ولكن سبقه جوجيرو كوموتو أستاذ طب وجراحة العيون في جامعة طوكيو في عام 1911. كان المقال الذي نشر لاحقًا في عام 1929 السبب الذي ربط كوياناجي بشكل قاطع بالمرض. عُرفت ورقة هارادا عام 1926 بوصفها الشامل لما يعرف الآن باسم مرض فوجت – كوياناجي – هارادا. أسماء أخرى: متلازمة فوج كوياجي هارادا، متلازمة التهاب القزحية.
علم الأوبئة
وصف علي بن عيسى التهاب العين بالبهق في القرن العاشر الميلادي. في عام 1929، وصف يوشيزو كوياناغي 16 حالة ذات خصائص مماثلة، بما في ذلك ست حالات جديدة. بالإضافة إلى التهاب القزحية الأمامي والتظاهرات خارج العينية التي وصفها فوغت وكوياناجي، وصف هارادا في عام 1926 التهاب القزحية الخلفي في المقام الأول مع انفصال الشبكية النضحي وكثرة الخلايا البيض في السائل الدماغي الشوكي: زيادة غير طبيعية في كمية الخلايا اللمفاوية وأحاديات النوى، ووصف أيضًا المرحلة البادرية من المرض والعلامات الجلدية.
المراجع
| معرفات كيميائية |
|---|
| التصنيفات الطبية |
|
|---|---|
| المعرفات الخارجية |
|