تشخيص النوبة القلبية
| تشخيص النوبة القلبية | |
|---|---|
| الغرض | diagnose myocardial infarct via physical exam and EKG(plus blood test) |
|
تعديل مصدري - تعديل | |
يتم الوصول إلى تشخيص النوبة القلبية عن طريق دمج التاريخ المرضي الحالي للمريض والفحص الجسدي مع نتائج تخطيط كهربائية القلب وعلامات القلب (علامات القلب هي تحاليل للدم للإنزيمات الناتجة عن تلف خلية عضلة القلب). يسمح تصوير الشريان التاجي بمشاهدة تضيقات أو انسدادات في أوعية القلب، ويمكن أن يتبعه إجراءات علاجية فورا. عند تشريح الجثة، يمكن لأخصائي علم الأمراض تشخيص احتشاء عضلة القلب اعتمادا على النتائج التشريحية المرضية.
قد تشير الأشعة السينية على الصدر، وتحاليل الدم التقليدية إلى المضاعفات أو الأسباب المساهمة في حدوث النوبة ويتم عادة إجراءها فور وصول المريض لقسم الطوارئ. مشاهدة تغيرات جديدة غير طبيعية في حركة جدار القلب في تخطيط الصدى الطبي قد يقترح حدوث احتشاء في عضلة القلب. قد يتم إجراء تخطيط صدى القلب في الحالات المبهمة بواسطة طبيب الأشعة. في المرضى المستقرين الذين زالت أعراضهم في وقت التقييم، يمكن يتم استخدام "مسح MIBI"، أو كلوريد ثاليوم أحادي، أو روبيديوم في الطب النووي لرؤية المناطق ذات تدفق الدم المنخفض بالتزامن مع المجهود الفيسيولوجي أو الدوائي. يمكن استخدام الثاليوم كذلك لتحديد حيوية الأنسجة، وتمييز ما إذا كان ذلك الجزء من عضلة القلب ميت بالفعل أم أنه مجرد في حالة سبات أو ذهول.
معايير التشخيص
وفقا لمعايير منظمة الصحة العالمية التي تمت مراجعتها في عام 2000، ارتفاع انزيم تروبونين القلبي مصحوبًا بأعراض نموذجية، أو موجات Q المرضية، أو ارتفاع أو انخفاض قطعة ST بتخطيط القلب الكهربي، أو التدخل التاجي فإن ذلك تشخيصي للنوبة القلبية.
المعايير السابقة لمنظمة الصحة العالمية والموضوعة في 1979، وضعت تشديدًا أقل على العلامات الحيوية للقلب، ووفقًا لتلك المعايير، يتم تشحيص المريض بنوبة قلبية إذا توافق مع اثنين (محتمل) أو ثلاث (مؤكد) من تلك المعايير:
- تاريخ مرضي بألم صدري من نوع نقص التروية مستمر لأكثر من 20 دقيقة
- تغيرات في تعقب تخطيط كهربائية القلب التسلسلي
- ارتفاع وانخفاض العلامات الحيوية للقلب مثل كيناز الكرياتين-MB والتروبونين
الفحص الجسدي
قد يختلف المظهر العام للمرضى بحسب الأعراض: فقد يكون المريض مرتاحًا أو هائجًا وفي توتر شديد مع زيادة في وتيرة التنفس. برودة وشحوب الجلد شائعان ويشيران إلى تضيق الأوعية الدموية. قد يعاني بعض المرضى من حمى منخفضة الدرجة (38–39 °C). قد يكون ضغط الدم مرتفعًا أو منحفضًا، ويمكن أن يصبح النبض غير منتظم.
إذا حدث قصور في القلب، من الممكن بالمعاينة ملاحظة ارتفاع في ضغط الوريد الوداجي، وارتجاع كبدي وداجي، أو تورم الساقين بسبب الاستسقاء الطرفي. نادرًا، يمكن الشعور بانتفاخ قلبي ذو سرعة مختلفة عن إيقاع النبض عند فحص القلب. يمكن إيجاد اختلالات متنوعة بالاستماع لأصوات القلب، مثل الصوتين الثالث والرابع للقلب، أو لغط انقباضي، أو انقسام متناقض للصوت الثاني للقلب، أو صوت احتكاك التامور، أو كراكر على الرئة.
تخطيط كهربائية القلب

الهدف الرئيسي من تخطيط كهربائية القلب (رسم القلب) هو اكتشافنقص التروية، أو إصابة حادة للشريان التاجي في مرضى قسم الطوارئ. يمكن استخدام تعقب تسلسلي لتخطيط كهربائية القلب لتتبع التغيرات السريعة في الوقت المناسب. تخطيط كهربائية القلب التقليدي ذو الـ12 سلكا لا يفحص بشكل مباشر البطين الأيمن، وكذلك فهو فقير نسبيا في فحص الجدار الجانبي والجدار الخلفي القاعدي للبطين الأيسر. بالأخص، فإن نوبة قلبية حادة في التوزيع الذي يغذيه الشريان المنعطف غالبا ما يُنتج رسم قلب غير تشخيصي. قد يحسن استخدام أسلاك إضافية مثل أسلاك الجهة اليمنى V3R وV4R، والأسلاك الخلفية V7 وV8 وV9 من حساسية رسم القلب لاكتشاف النوبات القلبية في البطين الأيمن والجدار الخلفي.
يفيد رسم القلب التقليدي في تصنيف المرضى في واحدة من 3 مجموعات:
- أولئك الذين لديهم ارتفاع في قطعة ST أو إحصار جديد في الحزمة (يثير الشك في حدوث إصابة حادة ومرشح محتمل لعلاج إعادة التروية الحاد باستخدام أدوية تحليل الجلطات أو التدخل التاجي عن طريق الجلد)،
- أولئك الذين لديهم إنخفاض في قطعة ST أو انعكاس موجة T (يثير الشك في وجود نقص تروية)،
- أولئك الذين لديهم رسم قلب غير تشخيصي أو طبيعي.
لا يستبعد رسم القلب الطبيعي وجود احتشاء في عضلة القلب. فالأخطاء في ترجمة رسم القلب شائعة، والفشل في التعرف على عوامل الخطر الكبير له تأثير سلبي على جودة العناية بالمريض.
يجب تحديد إذا كان الشخص لديه خطورة كبيرة لحدوث نوبة قلبية قبل إجراء الاختبارات التشخيصية. الأشخاص الذين لديهم رسم قلب طبيعي، وقادرين على ممارسة الرياضة مثلا، لا يستحقون إجراء الفحوصات الروتينية. الاختبارات التصويرية مثل تخطيط صدى القلب مع المجهود أو تصوير تروية عضلة القلب بالعناصر المشعة يمكنها تأكيد التشخيص إذا كان التاريخ المرضي، والفحص الجسدي، ورسم القلب، وعلامات القلب الحيوية تقترح احتمالية وجود مشكلة.
العلامات القلبية
العلامات القلبية أو إنزيمات القلب هي بروتينات تتسرب من خلايا عضلة القلب المصابة عبر أغشيتهم الخلوية المحطمة إلى تيار الدم. حتى ثمانينات القرن العشرين، كانت الإنزيمات (ناقلة آمين الأسبارتات - SGOT) و (نازع هيدروجين اللاكتات - LDH) تستخدم لتقييم إصابات القلب. حاليًا، أصبحت العلامات الأكثر استخداما في اكتشاف احتشاء عضلة القلب هي كيناز الكرياتين-MB وإنزيمات تروبونين القلبية T وI حيث أنهم أكثر خصوصية لإصابة عضلة القلب. تتحرر إنزيمات تروبونين القلبية T وI خلال 4-6 ساعات من حدوث النوبة القلبية وتظل مرتفعة حتى أسبوعين، وتمتلك خصوصية شبه كاملة لنسيج عضلة القلب وهي الآن العلامات المفضلة لتقييم تلف عضلة القلب. النوع القلبي من البروتين الرابط للأحماض الدهنية هو علامة أخرى تستخدم في بعض الإختبارات المنزلية. ارتفاع التروبونين المصاحب لألم الصدر قد يتنبأ بدقة بحدوث نوبة قلبية في المستقبل القريب.
يتطلب تشخيص النوبة القلبية عنصرين من 3 عناصر (التاريخ المرضي، ورسم القلب، والإنزيمات). حين يحدث تلف في القلب، يرتفع مستوى علامات القلب مع الوقت، ولذلك يتم عمل تحاليل الدم على مدار فترة 24 ساعة. ونظرا لأن تلك الإنزيمات لا ترتفع فورا بعد الأزمة القلبية، يتم علاج المرضى الذين يشتكون من ألم في الصدر بشكل عام بافتراض أن احتشاء عضلة القلب قد حدث بالفعل، ثم يتم تقييمهم للوصول لتشخيص أكثر دقة.
تصوير الأوعية

في الحالات الصعبة، أو المواقف التي يكون التدخل التاجي لاستعادة سريان الدم مناسبًا، يمكن إجراء تصوير أوعية للشرايين التاجية. يتم إدخال قسطر في شريان (الشريان الفخذي عادة) ودفعه للأوعية المغذية للقلب. يتم حقن صبغة معتمة عبر القسطر وإجراء سلسلة من الأشعة السينية. يمكن التعرف على الأوعية الضيقة أو المسدودة، وإجراءرأب الوعاء كإجراء علاجي. يتطلب رأب الوعاء مهارة فائقة، خاصة في حالات الطوارئ. يتم إجراؤه بواسطة طبيب مدرب على طب القلب التدخلي.
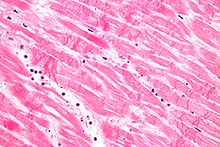
النسيج المرضي

قد يكشف الفحص النسيجي المرضي للقلب عن احتشاء عضلة القلب عند تشريح الجثة. تحت المجهر، يظهر احتشاء عضلة القلب في صورة منطقة محدودة من النخر التجلطي الناتج عن نقص التروية. بالفحص الإجمالي، لا يمكن التعرف على الاحتشاء خلال أول 12 ساعة.
رغم أن تغيرات أبكر يمكن اكتشافها باستخدام المجهر الإلكتروني، واحدة من أبكر التغيرات المرئية بالمجهر العادي هي ما يسمى ألياف موجية. بالتالي، يصبح سيتوبلازم الخلية العضلية أكثر وردية وتفقد الخلايا تخطيطاتها المستعرضة، مع تغيرات مماثلة تنتهي بفقد نواة الخلية. يتم غزو النسيج الخلالي عند حافة منطقة الاحتشاء بخلايا متعادلة ثم بخلايا لمفاوية وبلاعم، التي تأكل (بلعمة) بقايا الخلايا العضلية. تحاط منطقة النخر ويتم غزوها تدريجيا بنسيج حبيبي يقوم باستبدال النخر بندبة ليفية (وهي خطوات مماثلة لما يحدث في التئام الجروح). المساحة الخلالية (بين الخلايا خارج الأوعية الدموية) قد يتم غزوها بكريات الدم الحمراء.
يمكن التعرف على تلك المظاهر في الحالات التي لم يتم استعادة تدفق الدم فيها، أما النوبات التي يتم فيها استعادة سريان الدم فقد تظهر فيها علامات أخرى، مثل نخر الشريط الانقباضي.