نوبة قلبية
| نوبة قلبية | |
|---|---|
|
الشريانان التاجيان الأيمن والأيسر يغذيان عضلة القلب نفسها كي يعمل القلب. رسم يبيّن إحتشاء عضلة القلب، وعدم وصول الدم لجزء من عضلة القلب خلال الشريان التاجي الأيسر، بينما الشريان التاجي الأيمن مبين بصورة سليمة في الرسم أعلاه:
المنطقة (1) فيها انسداد موضّح باللون الأسود داخل فرع من الشريان التاجي الأيسر الذي يُغذي الجزء السفلي من عضلة القلب. | |
|
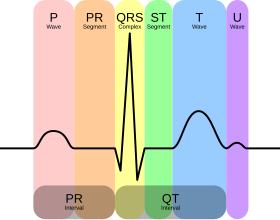
تمثيل تخطيطي لرسم القلب الطبيعي.
الفترة المبينة باللون الأخضر ST مهمة في تشخيص نوع النوبة القلبية STEMI أو NSTEMI وبالتالي يتحدد مسار العلاج. القطعة ST في هذا المخطط طبيعية وليست مرتفعة. | |
| معلومات عامة | |
| الاختصاص | طب القلب |
| من أنواع | مرض القلب التاجي، ونقص التروية، واحتشاء، ومرض معين |
| الأسباب | |
| الأسباب | عادة مرض الشريان التاجي. |
| عوامل الخطر | ارتفاع ضغط الدم ، التدخين ، السكري ، عدم ممارسة الرياضة ، السمنة ، ارتفاع نسبة الكوليسترول في الدم. |
| المظهر السريري | |
| الأعراض | ألم في الصدر ، ضيق في التنفس ، غثيان ، شعور بالإغماء ، عرق بارد ، الشعور بالتعب . ألم في الذراع أو الرقبة أو الظهر أو الفك أو المعدة . |
| المضاعفات | فشل القلب ، عدم انتظام ضربات القلب ، سكتة قلبية. |
| الإدارة | |
| التشخيص | مخطط كهربية القلب (ECGs) ، اختبارات الدم ، تصوير الأوعية التاجية. |
| أدوية | |
| المآل | خطر الموت. 10% (العالم المتقدم). |
| الوبائيات | |
| انتشار المرض | 15.9 مليون (2015). |
|
تعديل مصدري - تعديل | |
انسداد العضلة القلبية، أو احتشاء عضلِ القلب أو الذبحة القلبية (بالإنجليزية: Myocardial Infarction MI أو Acute Myocardial Infarction AMI)، وتُعرف أيضًا باسم النوبة القلبية، أو الجلطة القلبية (heart attack)، هي مرض قلبي حاد مهدِّد للحياة يحدث بسبب احتباس الدم نتيجة انسداد أحد الشرايين التاجية مما يؤدي إلى ضررٍ أو موتٍ كاملٍ لجزء من عضلة القلب. غالبًا ما تكون النوبة طارئًا طبيًًا يهدد حياة المريض ويستدعي الرعاية الطبية الفورية. تُشَخّص الحالة بواسطة تاريخ المريض الطبي ونتائج فحص تخطيط القلب وإنزيمات القلب في الدم. أكثر الإجراءات اللازم اتخاذها فورًا هي إعادة تدفق الدم إلى القلب، لذا يجب الإسراع بنقل المصاب فورًا إلى مستشفى أو إلى طبيب أو إحضار الطبيب لموقع المصاب لمعالجته؛ حيث يلعب الوقت هنا دورًا هامًا جدًا فتجب السرعة كي يتم إعادة تدفق الدم في الشريان التاجي بأحد أمرين أو كليهما وهما: إذابة الخثرة (وهي كدرة الدم المسببة لانسداد الشريان) بمضادات التخثر، ورأب الوعاء (وتسمى أيضًا توسعة الشرايين) وهو إيلاج وتد على متنه بالون إلى الوعاء الدموي المنسدّ، بحيث ينتفخ البالون حين يكون بمحاذاة الخثرة فتنحسر الخثرة نحو الجوانب ويتّسع فضاء الوعاء بعدما ضاق، مُتيحًا للدم الانسياب عبره. وينبغي على وحدة العناية التاجية مراقبة المريض عن كثب تحسباً لمختلف التطورات، وتقديم إجراءات الوقاية الثانوية المتمثلة بإزالة العوامل التي قد تجرّ المزيد من النوبات.
تحدث النوبة القلبية عندما يتوقف سريان الدم لجزء من القلب، فتُسبّب تلفًا في عضلة القلب. العَرَض الأكثر شيوعًا لهذا المرض هو حدوث ألم أو عدم راحة في الصدر، والذي يمكن أن ينتقل إلى الذراع أو الظهر أو العنق أو الفكّ. قد يشابه هذا الألم أحيانًا نفس شعور حرقة المعدة، التي هي إحساس حارق في الصدر خلف عظم القص وفي منطقة فوق-المعدة. تشمل الأعراض الأخرى لهذا المرض: ضيق النَفَس والغَثَيان والشعور بالإغماء والتعرّق البارد والشعور بالإعياء.
تكون أعراض النوبة القلبية غير نمطية عند حوالي 30% من الناس ، وتكون الأعراض عادة غير نمطية عند النساء أكثر منها عند الرجال ، كما تحدث الأعراض غير النمطية مع كبار السن ومرضى السكري، كذلك هناك حوالي 5% من الأشخاص الأكبر من 75 عامًا أصابتهم النوبة القلبية بدون أن يكون لهم تاريخ سابق لأعراض ذلك المرض، أو أن تكون لهم أعراض تكاد لا تُذكر. ويُمكن أن تسبب النوبة القلبية توقف القلب أو عدم انتظام ضربات القلب أو قصور قلبي.
تحدث معظم النوبات القلبية (MI) بسبب مرض الشريان التاجي. وتشمل عوامل الخطر ما يلي:
- ارتفاع ضغط الدم.
- التدخين.
- مرض السكري.
- عدم ممارسة الرياضة.
- السمنة.
- ارتفاع نسبة الكولسترول في الدم.
- سوء النظام الغذائي.
- الإفراط في تناول الكحول.
- وغيرها.
غالبًا ما تنطوي آلية حدوث النوبة القلبية (MI) على انسداد كامل في الشريان التاجي، ناجم عن تمزق لويحة التصلب العصيدي. قليلًا ما تحدث النوبة القلبية بسبب تشنجات الشريان التاجي (بالإنجليزية: Coronary vasospasm) التي قد تكون بسبب تعاطي الكوكايين، أو متلازمة القلب المنكسر (ألم عاطفي كبير)، أو البرد القارس، أو غيرها. هناك عدد من الاختبارات المفيدة للمساعدة في التشخيص، ويشمل ذلك تخطيط كهربائية القلب (رسم القلب ECG)، واختبارات الدم، وقسطرة الشريان التاجي. إذا أظهر تخطيط القلب ارتفاع القطعة ST من رسم القلب، فذلك يؤكد وجود نوبة قلبية ذات ST مرتفع. تشمل اختبارات الدم الشائعة التروبونين (بالإنجليزية: Troponin)، وأقل في كثير من الأحيان كيناز الكرياتين MB.
الأسبرين هو العلاج الفوري المناسب للاشتباه في النوبة القلبية MI. يمكن استخدام النتروجليسرين أو المسكّنات الأفيونية للمساعدة مع ألم الصدر؛ ومع ذلك، فإنها لا تحسن النتائج العامة. في حالات انخفاض مستويات الأكسجين أو ضيق التنفس يجب استخدام العلاج بالأكسجين. وفي حالات ارتفاع قطعة الST في رسم القلب، يوصى بالعلاجات التي تحاول استعادة تدفق الدم إلى القلب ويشمل ذلك رأب الوعاء التاجي (بالإنجليزية: angioplasty) وهي عملية غير جراحية تدفع الشرايين لأن تكون مفتوحة، أو عن طريق إذابة الجلطات حيث يتم إزالة الانسداد باستخدام الأدوية. المرضى الذين يصابون بنوبة قلبية بدون ارتفاع ST (يُسمّى ذلك: نوبة قلبية غير مرتفعة الST) (بالإنجليزية: Non-ST Elevation Myocardial Infarction) وتُعرف بالمُختصر NSTEMI، غالبًا ما يُعالجون بالهيبارين بهدف زيادة سيولة الدم، أما إذا كانت حالة المريض معرضة لمخاطر عالية فيُوصى بالإضافة لذلك بقسطرة لفتح الشرايين (رَأْبُ الوِعاء). أما المرضى الذين يعانون من انسداد شرايين متعدد مع داء السكري، فقد يُوصى لهم بالخضوع لإجراء جراحة فتح مجرى جانبي للشريان التاجي (بالإنجليزية: Coronary artery bypass surgery) وتُعرف بالمُختصر CABG، وذلك بدلًا من رأب الوعاء التاجي. بعد حدوث النوبة القلبية، يُوصى المريض بتعديل نمط الحياة جنباً إلى جنب مع علاج على المدى الطويل بالأسبرين وحاصرات بيتا والعقاقير المخفضة للكوليسترول (ستاتين).
في عام 2013 حدثت على مستوى العالم حوالي 8.6 مليون حالة احتشاء عضلة القلب (نوبة قلبية). كان منها أكثر من 3 ملايين حالة نوبة قلبية ذات قطعة ST مرتفعة، وأكثر من 4 ملايين حالة نوبة قلبية غير مرتفعة الST (أو NSTEMI). حالات النوبة القلبية غير مرتفعة الST (أو NSTEMI) تحدث عند الرجال ضعف ما تحدث عند النساء. يصاب حوالي مليون شخص بنوبة قلبية كل عام في الولايات المتحدة. أما في العالم المتقدم فإن خطر الموت لدى مرضى النوبة القلبية غير مرتفعة الST (أو NSTEMI) هو حوالي 10٪. وقد انخفضت معدلات حدوث النوبات القلبية عالميًا بين عامي 1990 و 2010 بالنسبة لجميع الفئات العمرية للمرضى.
المصطلح
يشير مصطلح (Myocardial infarction) أو (MI) إلى احتشاء عضلة القلب، وهو أحد أنواع متلازمة الشريان التاجي الحادة التي تصف التغيير المفاجئ أو القصير الأجل في الأعراض المتعلقة بتدفق الدم إلى القلب. على عكس الأسباب الأخرى لمتلازمات الشريان التاجي الحادة،American Heart Association مثل الذبحة الصدرية غير المستقرة، يحدث احتشاء عضلة القلب عندما يكون هناك موت للخلايا.
العلامات والأعراض
عادةً ما تكون بداية ظهور أعراض النوبة القلبية (MI) تدريجية على مدى عدة دقائق، ونادرًا ما تكون لحظية.ألم الصدر هو أكثر الأعراض شيوعًا للنوبة القلبية الحادة (MI)، وغالبًا ما يوصف ذلك الألم بأنه إحساس بالتضيّق أو الضغط أو العَصْر. يُطلق اسم «الذبحة الصدرية» على ألم الصدر الناتج عن نقص التروية الدموية لعضلة القلب، أي نقص كمية الدم وبالتالي نقص إمدادات الأكسجين لعضلة القلب. يشع الألم في أغلب الأحيان إلى الذراع الأيسر، ولكن قد يشع أيضًا إلى الفك السفلي والعنق والذراع الأيمن والظهر والبطن العلوي ، وقد يتشابه هذا الألم مع ألم حرقة المعدة. علامة ليفين (بالإنجليزية: Levine's sign) التي يحدّد بها المريض موضع الألم في الصدر بواسطة إطباق قبضة اليد على عظم القص في وسط الصدر، كان دائمًا ما يُظنّ أنها تُنبئ بألم الصدر المتعلق بالقلب، وعلى الرغم من ذلك أظهرت مشاهدات دراسة استباقية أن القيمة التنبؤية الإيجابية لعلامة ليفين هي قيمة ضعيفة.
يحدث ضيقٌ في التنفس عندما تُسبب الأضرار التي لحقت بالقلب انخفاضاً في النتاج القلبي (بالإنجليزية: Cardiac output) للبطين الأيسر، مسببةً قصوراً في البطين الأيسر يترتب عليه استسقاء رئوي في البطين الأيسر. وتشمل الأعراض الأخرى: تعرق غزير ، ضعف، دوار خفيف، غثيان، تقيؤ، وخفقان. من المحتمل أن تكون هذه الأعراض ناجمة عن ارتفاع كبير في تدفق هرمونات الكاتيكولامينات التي تفرزها الغدد الكظرية كرد فعلٍ للتوتر والضغط من الجهاز العصبي الودي ، حيث أن الكاتيكولامينات جزء من الجهاز العصبي الودي (السمبثاوي) وهي هرمونات الهرب والقتال، فتحدث الأعراض السابقة استجابة للألم ولاضطراب تدفق الدم الذي ينتج عن الخلل الناجم في عضلة القلب. يمكن أن يحدث أيضاً في النوبة القلبية: فقدان للوعي (بسبب عدم كفاية تدفق الدم إلى الدماغ، وحدوث الصدمة القلبية) وموت القلب المفاجئ (الذي يحدث كثيرًا بسبب بدء الرجفان البطيني).
تظهر الأعراض غير النمطية أكثر عند النساء والمسنين والذين يعانون من مرض السكري، وذلك بالمقارنة مع الذكور والأصغر سنًا. يظهر عند النساء عددٌ من الأعراض أكثر من الأعراض التي تظهر عند الرجال (2.6 عَرَض في المتوسط مقابل 1.8 عَرَض عند الرجال). وتشمل الأعراض الأكثر شيوعًا في النوبة القلبية (MI) عند النساء: ضيق التنفس والضعف والإعياء. تم الإبلاغ عن ظهور أعراض التعب واضطرابات النوم وضيق التنفس قبل شهر واحد من الحدوث الفعلي للنوبة القلبية السريرية. قد يكون ألم الصدر في النساء أقل قيمة تنبؤية لنقص التروية التاجية عن الرجال. قد تواجه النساء أيضًا خلال النوبة ألم في الظهر أو الفك.
أكثر من ربع النوبات القلبية يكون صامتًا من دون ألم في الصدر أو أية أعراض أخرى. يمكن اكتشاف تلك الحالات (النوبات الصامتة) في وقت لاحق من خلال الصور البيانية الكهربائية للقلب (electrocardiograms)، وذلك باستخدام اختبارات الإنزيمات في الدم أو عند تشريح الجثة في حالة عدم وجود تاريخ سابق من الشكاوى المرضية ذات الصلة. وتختلف تقديرات انتشار نوبات القلب الصامتة ما بين 22% و 64%. النوبة الصامتة أكثر شيوعًا عند كبار السن ، وعند مرضى السكري ، وبعد جراحة زراعة القلب ربما بسبب أن القلب الممنوح لا تكون الأعصاب فيه كاملة التزويد العصبي من قِبَل الجهاز العصبي للمريض المتلقي. في مرضى السكري، يُستشهد بالاختلافات بين البشر في عتبة الشعور بالألم، والاعتلال العصبي اللاإرادي، والعوامل النفسية كتفسيرات محتملة لعدم ظهور أعراض محسوسة.
أي مجموعة من الأعراض تتوافق مع انقطاع مفاجئ لتدفق الدم إلى القلب، والتي تشمل نوبة قلبية ذات قطعة ST (على رسم القلب) غير مرتفعة (تُسمّى NSTEMI) أو نوبة قلبية ذات قطعة ST مرتفعة (تُسمّى STEMI) أو الذبحة الصدرية غير المستقرة، تُسمى كل تلك الأعراض مجتمعة بمتلازمة الشريان التاجي الحادة.
الأعراض لدى النساء
يمكن أن يحدث احتشاء عضلة القلب أو النوبة القلبية بأعراض مختلفة لدى النساء، فيحدث العرض الكلاسيكي لألم الصدر في حوالي 50% من النساء. كما يمكن أن تعاني النساء أيضًا من ألم في الظهر أو الرقبة أو عسر الهضم أو حرقة في المعدة أو ضيق في التنفس بالإضافة إلى التعب أو الغثيان أو الألم في الجزء الخلفي من الفك. غالبًا ما يتم تجاهل هذه الأعراض أو يتم تشخصها بشكل خاطئ لحالة أخرى.
علامات النوبة القلبية
- ضيق شديد في الصدر وشعور بالحرقان في المعدة.
- ألم في الصدر يشع في الرقبة والذراع والبطن.
- ألم شديد في الظهر بين لوحتي الكتفين.
في أي حالة من تلك الحالات يجب إحضار الطبيب لحقن المريض على الفور بمضاد الجلطة، بحيث يعود سير الدم ثانيًا في عضلة القلب قبل موتها. أو سرعة الذهاب بالمصاب إلى مستشفىً وإدراجه كـ«حالة مستعجلة».
أعراض النوبة القلبية
تسبب النوبة القلبية ألم حاد في منتصف الصدر يُوصف بأنه عاصِر أو طاعِن أو ضاغِط، أو ضيق شديد بالصدر وهو ما يشبه ألم الخناق الصدري ولكنه يختلف عنه بما يلي:
- يحدث بجهد أو بدون جهد.
- شدته أكبر وقد يدوم لساعات.
- لا يزول بالراحة ولا بإعطاء النيترات.
يمتد الألم عادةً إلى الذراع الأيسر، ولكنه قد يمتد إلى الرقبة أو الفك السفلي أو الكتف أو الذراع الأيمن أو الظهر أو الشرسوف؛ ويترافق مع أعراض التعرق الشديد والبرودة والخفقان والغثيان والإقياء أو الشعور بالدوار.
عوامل الخطر
عوامل خطر الداء القلبي الإكليلي (التاجي) هي عادة نفس عوامل خطر النوبة القلبية. يمكن حساب خطر الإصابة بالنوبة القلبية خلال العشر سنوات القادمة عن طرق ادخال البيانات في حرز فرامنغهام للخطورة، وأهم تلك العوامل هي:
- العمر.
- ارتفاع مستوى الكولسترول في الدم.
- السمنة (زيادة الوزن).
- ارتفاع ضغط الدم.
- مرض السكري.
- التدخين.
المسببات

العديد من عوامل خطر النوبة القلبية قابلة للتعديل، وبالتالي يُمكن الوقاية من حدوث النوبة القلبية في كثير من الحالات. حساب عامل المخاطر (مثل حرز فرامنغهام للخطورة في أمريكا، و«هارت سكور» في أوروبا) هو طريقة قائمة على الاحتمالات لمعرفة نسبة الخطر المحتمل للشخص لظهور نوبة قلبية خلال العشر سنوات القادمة. وتشمل المعطيات المطلوبة لحساب نسبة الخطر: تاريخ أمراض القلب والأوعية الدموية، والشيخوخة، تدخين التبغ، ومستويات الدم المرتفعة لبعض الدهون (البروتين الدهني منخفض الكثافة الكولسترول، والدهون الثلاثية) والمستويات المنخفضة في الدم من البروتين الدهني مرتفع الكثافة (HDL) الكوليسترول، مرض السكري، ارتفـاع ضغط الدم، وقلة النشاط البدني، السمنة، مرض الكلى المزمن، الإفراط في استهلاك الكحول، واستخدام الكوكايين والمنشطات. الطريقة الرئيسية لتحديد ما إذا كان الشخص كان قد حدث له نوبة قلبية هي تخطيط كهربية القلب (ECG) التي تتتبّع الإشارات الكهربائية في القلب، واختبارات الدم للمواد المرتبطة بالأضرار التي قد تلحق بعضلة القلب. هناك العديد من اختبارات الدم ولكن بروتينات التروبونين (بالإنجليزية: Troponin) هي الأفضل، ولا يُحبّذ الاعتماد على الاختبارات القديمة مثل كيناز الكرياتين (CK-MB) والميوغلوبين. يستخدم تخطيط كهربية القلب ECG للتفريق بين نوعين من احتشاء عضلة القلب.
نمط الحياة
يتسبب التدخين في حوالي 36% من داء الشريان التاجي، كما تتسبب السمنة في 20%. عدم ممارسة الرياضة ارتبط مع 7-12% من حالات النوبات القلبية. أما الأسباب الأقل شيوعًا فتشمل الأسباب ذات الصلة بالإجهاد النفسي مثل ضغوط العمل، وهو ما يمثل حوالي 3% من الحالات، وارتفاع مستويات الإجهاد المزمن.
وقد ارتبط بالنوبات القلبية (MI): تدخين التبغ (بما في ذلك التدخين السلبي) ، والتعرض على المدى القصير لتلوث الهواء مثل أول أكسيد الكربون وثاني أكسيد النيتروجين، وثاني أكسيد الكبريت (ولكن ليس الأوزون). ومن العوامل الأخرى التي تزيد من خطر حدوث النوبات القلبية (MI) وترتبط مع أسوأ النتائج عند حدوث نوبة قلبية: قلة النشاط البدني والعوامل النفسية والاجتماعية بما في ذلك الوضع المتدني الاجتماعي والاقتصادي، والعزلة الاجتماعية، والمشاعر السلبية. ويرتبط أيضًا العمل بنظام الورديات (Shift work) مع ارتفاع خطر حدوث نوبة قلبية (MI).
النظام الغذائي
لا يوجد دليل واضح بالنسبة لعلاقة الدهون المشبّعة باحتشاء عضلة القلب، فالبعض يذكر وجود أدلة على أن تناول الدهون المتعددة غير المشبعة بدلًا من الدهون المشبعة في الدراسات يرتبط بانخفاض خطر الإصابة باحتشاء عضلة القلب. في حين أن هناك دراسات أٌخرى توضح أن تقليل الدهون المشبعة في النظام الغذائي أو زيادة تناول الدهون غير المشبعة المتعددة يؤثر على خطر حدوث نوبة قلبية. ليس هناك أدلة قاطعة بأن الكوليسترول الغذائي له تأثير كبير على الكوليسترول في الدم وبالتالي ليس هناك حاجة للتوصيات بخصوص تناوله، بينما الدهون المتحولة (بالإنجليزية: Trans fat) تزيد من خطر الإصابة بنوبة قلبية وكذلك التعاطي الحاد تناول كميات كبيرة من المشروبات الكحولية (3-4 أو أكثر) يؤدي إلى زيادة خطر الأصابة بهذه النوبات القلبية.
المرض
كل مايلي وُجد مرتبطًا بالنوبة القلبية (MI):
- داء السكري (نوع 1 أو 2).
- ارتفاع ضغط الدم.
- عسر شحميات الدم (بالإنجليزية: Dyslipidemia) / ارتفاع مستويات الكوليسترول في الدم (بالإنجليزية: Hypercholesterolemia)، أي مستويات غير طبيعية من البروتينات الدهنية في الدم وبخاصة ارتفاع البروتين الدهني منخفض الكثافة (LDL)، وانخفاض البروتين الدهني مرتفع الكثافة (HDL)، وارتفاع الدهون الثلاثية (بالإنجليزية: Triglyceride).
- السمنة ، أي أن يكون مؤشر كتلة الجسم BMI أكثر من 30 كجم/متر2، أو بدلا من ذلك عن طريق محيط الخصر أو نسبة الخصر إلى الورك.
وقد تم ربط عدد من الالتهابات الحادة والمزمنة مع تصلب الشرايين واحتشاء عضلة القلب (النوبة القلبية) ، ومن أمثلة ذلك: المتدثرة الرئوية (الاسم العلمي: Chlamydia pneumoniae) وهي نوع من البكتيريا، والإنفلونزا (مرض معدٍ تُسببه مجموعة من الفيروسات)، والملوية البوابية (أو جرثومة المعدة) (باللاتينية: Helicobacter pylori) وهي نوع من البكتيريا، والمثقبة اللثوية (باللاتينية: Porphyromonas gingivalis) (نوع من الميكروبات)، وغيرها، إلا أنه حتى عام 2013 لم يقم أي دليل على الاستفادة من المضادات الحيوية أو التطعيمات.
يمكن أيضًاتحدث نوبة قلبية كنتيجة متأخرة من داء كاواساكي (بالإنجليزية: Kawasaki Disease) الذي هو التهاب شامل يصيب الأوعية الدموية الصغيرة والمتوسطة الحجم، ويؤثّر علي جدرانها مما قد يسبب التوسعات الشريانية خاصة الشرايين التاجية التي تغذي القلب.
الوراثة
وجدت «دراسة جميع روابط الجينوم» (بالإنجليزية: genome-wide association study) أو GWAS، ارتباطًا وثيقًا بين سبعة وعشرين (27) متغيرًا جينيًا يرتبط بزيادة خطر حدوث النوبة القلبية. وقد وجدت الدراسة أيضًا أن أقوى ارتباط مع النوبة القلبية (MI) يقع عند المَوضِع الجيني 9p21، الذي يحتوي على الجينات CDKN2A وCDKN2B، وذلك على الرغم من أن الأشكال المتعددة للنوكليوتيدات المفردة (بالإنجليزية: Single-nucleotide polymorphism أو SNP) التي ثبت ارتباطها بالنوبة القلبية، تقع ضمن المنطقة غير المشفرة (non-coding region). وغالبية هذه المتغيرات تقع في المناطق التي لم ترتبط سابقًا بمرض الشريان التاجي.
الجينات التالية لها صلة مع حدوث النوبة القلبية:
PCSK9 , SORT1 , MIA3 , WDR12 , MRAS , PHACTR1 , LPA , TCF21 , MTHFDSL , ZC3HC1 , CDKN2A , 2B , ABO , PDGF0 , APOA5 , MNF1ASM283 , COL4A1 , HHIPC1 , SMAD3 , ADAMTS7 , RAS1 , SMG6 , SNF8 , LDLR , SLC5A3 , MRPS6 , KCNE2.
أخرى
في جميع الفئات العمرية، الرجال هم أكثر عرضة لخطر النوبة القلبية من النساء وخاصة قبل انقطاع الطمث (يطلق عليه أيضًا سن اليأس)، ولكن لأن متوسط العمر عموما عند النساء قد يكون أطول من متوسط أعمار الرجال، فإن مرض نقص تروية القلب يسبب وفيات أكثر قليلًا للنساء.
التاريخ العائلي لمرض نقص تروية القلب أو النوبة القلبية، لا سيما إذا كان أحدهم لديه أقارب من الدرجة الأولى (أب، أخ، أم، أخت) قد عانى من نوبة قلبية «مُبَكّرة» (تُعرّف النوبة القلبية المبكّرة بأنها هي التي تحدث لمن تقل أعمارهم عن 55 عامًا للرجال، أو 65 عامًا للنساء).
النساء اللاتي يستخدمن حبوب منع الحمل عن طريق الفم لديهن زيادة متواضعة لخطر احتشاء عضلة القلب (النوبة القلبية)، وخاصة في وجود عوامل الخطر الأخرى مثل التدخين.
من الواضح أن أكثر النوبات القلبية تحدث بشكل أكثر شيوعًا في ساعات الصباح، وخاصة بين الساعة السادسة فجرًا إلى الثانية عشر ظهرًا. وتشير الدلائل إلى أن حالات النوبات القلبية التي تحدث في الصباح هي ثلاثة أضعاف حالات النوبات القلبية التي تحدث في وقت متأخر من المساء.
الشيخوخة وكبر السن يزيد أيضًا من خطر الإصابة بنوبة قلبية.
الفسيولوجيا المرضية
يشير احتشاء عضلة القلب الحاد (AMI) إلى نوعين من متلازمة الشريان التاجي الحادة، وهما:
- نوبة قلبية ذات مقطع ST مرتفع في رسم القلب (بالإنجليزية: ST-elevated)، ومعروفة اختصارا باسم STEMI.
- نوبة قلبية ذات مقطع ST غير مرتفع في رسم القلب (بالإنجليزية: non-ST-elevated)، ومعروفة اختصارا باسم NSTEMI.
واللذان هما في معظم الأحيان (ولكن ليس دائمًا) أحد مظاهر مرض القلب اب للتا
الحدث المُسبب الأكثر شيوعًا للنوبة القلبية هو تمزق لويحات تصلب الشرايين في الشريان التاجي النخابي (epicardial coronary artery)، الأمر الذي يؤدي إلى متتالية التخثر، مما يؤدي في بعض الأحيان إلى الانسداد التام للشريان.التصلب العصيدي والمشهور باسم تصلّب الشرايين (بالإنجليزية: Atherosclerosis) هو تراكم تدريجي للكوليسترول والأنسجة الليفية في الدم، في لويحات جدار الشرايين (في هذه الحالة، الشرايين التاجية)، وعادة ما يتم ذلك على مدى عقود. عند تصوير الأوعية، إذا وُجد عدم انتظام لمجرى عمود الدم في الأوعية فإن ذلك يعكس وجود تضيّق في التجويف الأنبوبي للشريان نتيجة لعقود من تصلب الشرايين المتقدم. يُمكن للّويحات أن تصبح غير مستقرة، أو تتمزق، وبالإضافة إلى ذلك قد تُعزّز تشكيل جلطات الدم التي تسبب انسداد الشرايين؛ وهذا كله يمكن أن يحدث في غضون دقائق. عندما يحدث تمزق شديد للّويحات في الشرايين التاجية، فإنه يؤدي إلى النوبة القلبية (تنخّر عضلة القلب مع اتجاه تيار الدم أي في الجزء الذي يقع ما بعد الانسداد). وتشير التقديرات إلى أن حوالي مليار خلية قلبية تموت في النوبة القلبية النموذجية.
إذا ضعف تدفق الدم إلى القلب ودام وقتاً طويلا بما فيه الكفاية، فإنه يُطلِق عملية تسمى الشلال الإقفاري ألا وهو أن خلايا القلب في منطقة انسداد الشريان التاجي تموت (أساساً بسبب النخر Necrosis) ولا تنمو مرة أخرى. وتتشكل ندبة من الكولاجين في مكانها. وتشير الدراسات الحديثة إلى أن شكلاً آخر من أشكال موت الخلايا، هو الاستماتة (Apoptosis)، يلعب دورا في عملية تلف الأنسجة بعد النوبة القلبية، ونتيجة لذلك، يتضرر قلب الشخص بشكل دائم. كذلك فإنّ تندّب عضلة القلب (Myocardial scarring) أي حلول أنسجة ليفية محل النسيج الأصلي، يُعرِّض الشخص لخطر عدم انتظام ضربات القلب المهدد للحياة، والذي يمكن أن يؤدي إلى تمدّد الأوعية الدموية البطينية (أم الدمّ البطينية Ventricular aneurysm) التي يمكن أن تتمزق، مسببة عواقب كارثية.
أنسجة القلب المصابة توصّل النبضات الكهربائية ببطء أكثر من أنسجة القلب العادية. الفرق في سرعة التوصيل بين النسيج المصاب والنسيج السليم يمكن أن يؤدي إلى إعادة الدخول (Re-entrant arrhythmias) أو حلقة التغذية المرتدة (feedback loop)، التي يُعتقد أنها سبب في كثير من حالات عدم انتظام ضربات القلب المميتة، حيث يتم إعادة دخول النبضة الكهربائية تكراراً إلى القلب والدوران بداخلها بدلا من انتقالها من أحد أطراف القلب إلى طرف آخر ثم توقفها. وأخطر ضربات القلب غير المنتظمة هي الرجفان البطيني (V-Fib/VF) (بالإنجليزية: Ventricular fibrillation)، الذي هو ضربات قلب سريعة للغاية وفوضوية، وهي السبب الرئيسي لموت القلب المفاجئ. وهناك عدم انتظام لضربات القلب آخر مهدد للحياة، ألا وهو عدم انتظام دقات القلب البطيني (V-tach/VT) (بالإنجليزية: Ventricular tachycardia)، الذي يمكن أن يسبب الموت القلبي المفاجئ أيضاً. وعلى أية حال، فإن عدم انتظام دقات القلب البطيني عادة ما يكون على صورة ازدياد سريع في معدل ضربات القلب مما يمنع القلب من ضخ الدم بشكل فعّال. قد ينخفض النتاج القلبي وضغط الدم إلى مستويات خطيرة، مما يمكن أن يُؤدي إلى مزيد من نقص التروية التاجية وتوسيع الاحتشاء القلبي.
تم تصميم جهاز مزيل الرجفان القلبي (بالإنجليزية: defibrillator) خصيصا لإنهاء عدم انتظام ضربات القلب القاتلة هذه. الجهاز يعمل عن طريق تقديم صدمة كهربائية للشخص ليزيل الاستقطاب من الكتلة الحرجة لعضلة القلب، في الواقع «إعادة تشغيل» القلب. هذا العلاج يعتمد على الوقت ويجب عدم التأخر في استخدامه، واحتمالات الصدمات الكهربائية الناجحة تنخفض بسرعة بعد توقف القلب.
تصلّب اللويحات (plaque) يُنتج النوبة القلبية من جراء تصلب الشرايين. ومن المعروف أن الالتهاب خطوة هامة في عملية تشكيل لويحة تصلب الشرايين.البروتين المتفاعل-C (بالإنجليزية: C-reactive protein) (المعروف اختصارا بـCRP) هو علامة حساسة ولكنه ليس علامة بيولوجية تحدد وجود الالتهاب. إن ارتفاع مستويات البروتين المتفاعل-C في الدم، وخاصة المقاسة بفحوصات ذات حساسية عالية، يمكن أن يتنبأ بخطر النوبة القلبية، وكذلك السكتة الدماغية وتطوّر مرض السكري. وعلاوة على ذلك، هناك بعض أدوية النوبة القلبية التي تقلل أيضا من مستويات البروتين المتفاعل-C. يُوصى باستخدام تحاليل الدم ذات الحساسية العالية للبروتين المتفاعل-C كوسيلة لفحص السكان بصفة عامة، ولكن يمكن استخدام تلك الفحوصات اختياريا في تقدير الطبيب في أولئك الذين عندهم بالفعل عوامل خطر أخرى أو مرض الشريان التاجي المعروف. سواء أكان البروتين المتفاعل-C يلعب دورًا مباشرًا في تصلب الشرايين أم لا، فهذه الفرضية لا تزال غير مؤكدة.
ترسّب الكالسيوم هو جزء آخر من تكوين لويحات تصلب الشرايين. يمكن الكشف عن رواسب الكالسيوم في الشرايين التاجية بالتصوير بالأشعة المقطعية. وقد أظهرت العديد من الدراسات أن الكالسيوم التاجي يمكن أن يوفر معلومات تنبؤية أكثر من عوامل الخطر التقليدية.
يرتبط ارتفاع مستويات الحوامض الأمينية في الدم (بالإنجليزية: Hyperhomocysteinemia) في مرض البيلة الهوموسيستينية مع تصلب الشرايين المبكّر ؛ وهناك جدل إن كان السبب هو الهموسيستين في معدله الطبيعي.
الأنماط الفيزيولوجية
استنادا إلى علم الأمراض، هناك نوعان رئيسيان من احتشاء عضلة القلب الحاد (النوبة القلبية الحادة) AMI (بالإنجليزية: Acute myocardial infarction)، وهما:
- الاحتشاء الحاد لكامل جدار عضلة القلب (بالإنجليزية: Transmural AMI) يكون مُصاحباً بتصلب شرايين يشمل شريان تاجي رئيسي. ويمكن تصنيفه تصنيفاً فرعياً كالآتي: في الأمامي، الخلفي، السفلي، الجانبي، أو في الحاجز. يمتد الاحتشاء الحاد لكامل جدار عضلة القلب خلال سُمك عضلة القلب بكاملها، وعادة ما يكون نتيجةً لانسدادٍ كاملٍ لإمدادات الدم في المنطقة. بالإضافة إلى ذلك، يظهر في تخطيط كهربائية القلب (ECG) ارتفاع القطعة ST وتظهر موجات Q.
- الاحتشاء الحاد لعضلة القلب تحت الشغاف (بالإنجليزية: Subendocardial AMI) ينطوي على منطقة صغيرة في الجدار تحت الشغاف من البطين الأيسر، أو الحاجز البطيني، أو العضلات الحليمية. المنطقة تحت الشغاف عُرضة بشكل خاص لنقص التروية. بالإضافة إلى ذلك، يظهر في تخطيط كهربائية القلب (ECG) انخفاض القطعة ST وتظهر تغيّرات في موجة T.
التشخيص
إن ارتفاع التروبونين القلبي (التروبونين يتكون من ثلاثة بروتينات تنظيمية: تروبونين C وتروبونين I وتروبونين T)، إذا رافقه: إمّا أعراض نموذجية، أو موجات Q المرضية، أو ارتفاع القطعة ST في رسم القلب أو انخفاضها، أو التدخلات الطبية التاجية، لهو تشخيص لنوبة قلبية.
استُخدمت معايير منظمة الصحة العالمية التي وُضعت في عام 1979 لتشخيص النوبة القلبية. يُشَخَص المريض بالنوبة القلبية إذا اجتمع احتمالان اثنان مما يلي أو تأكّد ثلاثة منهم:
- وجود سابقة في التاريخ الطبي للمريض بألم اقفاري (إسكيمي) في الصدر، امتدّ لأكثر من 20 دقيقة.
- وجود تغييرات في التخطيطات المتتابعة المتسلسلة لرسم القلب الكهربائي (ECG).
- صعود وهبوط المؤشرات الحيوية للقلب في مصل الدم.
في تشريح الجثة (فحص ما بعد الوفاة)، يمكن للأخصائي (الباثولوجي) تشخيص حدوث النوبة القلبية على أساس نتائج علم الأمراض التشريحي.
التصنيفات
(1) تراكم الترسبات وانسداد مجرى الدم.
(2) التشنج الوعائي الذي هو حالة تقلص عضلي في وعاء دموي يؤدي لتضيق الأوعية.
يتم تصنيف احتشاء عضلة القلب والنوبة القلبية بصورة عامة إلى نوعين هما:
- نوبة قلبية ذات مقطع ST مرتفع في رسم القلب، ومعروفة اختصارا باسم STEMI.
- نوبة قلبية ذات مقطع ST غير مرتفع في رسم القلب، ومعروفة اختصارا باسم NSTEMI.
النوبة القلبية ذات مقطع ST مرتفع (STEMI) هي مزيج من الأعراض المرتبطة بنقص أكسجين القلب مع ارتفاع القطعة ST على رسم القلب (ECG)، تليها زيادة في البروتينات في الدم المتعلقة بموت عضلة القلب. وهذا يُشكّل حوالي 25% إلى 40% من الحالات.
كثيرًا ما تُستخدم عبارة «أزمة قلبية» للإشارة إلى احتشاء عضلة القلب (بغير تحديد نوع النوبة القلبية) وللإشارة إلى توقّف القلب المفاجئ أيضاً. إلا أنّ النوبة القلبية تختلف عن توقف القلب، ومع ذلك فالنوبة القلبية (احتشاء عضلة القلب) يمكن أن تًسبب توقف القلب الذي هو عدم تقلص القلب على الإطلاق، أو التقلص بطريقة سيئة تجعل جميع الأجهزة الحيوية في الجسم تتوقف عن العمل. بل إن النوبة القلبية أيضا مختلفة عن قصور القلب (فشل القلب)، الذي هو ضعف عمل ضخ القلب. ومع ذلك، يُمكن للنوبة قلبية أن تؤدي إلى قصور في القلب.
هناك وثيقة صدرت في عام 2007 أجمعت على تصنيف النوبة القلبية إلى خمسة أنواع رئيسية:
- النوع 1: نوبة قلبية تلقائية متعلقة بنقص التروية بسبب حدث في الشريان التاجي الرئيسي مثل تآكل اللويحات و/أو حدوث التمزق، التشقق، أو التسلّخ.
- النوع 2: نوبة قلبية كحدث ثانوي بعد نقص التروية بسبب إما زيادة الطلب على الأكسجين أو انخفاض الموجود بالدم، على سبيل المثال تشنج الشريان التاجي، انسداد الشريان التاجي، وفقر الدم (أنيميا)، عدم انتظام ضربات القلب وارتفاع ضغط الدم، أو انخفاض ضغط الدم.
- النوع 3: الموت القلبي المفاجئ غير المتوقع، بما في ذلك السكتة القلبية، وغالبا يكون مع أعراض توحي بنقص تروية عضلة القلب، يرافقه ارتفاع حديث لقطعة ST، أو إحصار فرع الحزمة اليسرى أو إحصار الحزيمة اليسرى (left bundle branch block) (LBBB) حديثة، أو دليل على خثرة جديدة في الشريان التاجي عن طريق القسطرة و/أو تشريح الجثة، ولكن بحدوث الموت قبل الحصول على عينات الدم، أو أثناء الوقت قبل ظهور مؤشرات القلب الحيوية في الدم (وذلك في نوبة قلبية ذات مقطع ST غير مرتفع في رسم القلب NSTEMI، انظر إدارة المرض في هذه الصفحة).
-
النوع 4: ترتبط برأب الأوعية التاجية أو الدعامات:
- النوع 4A: نوبة قلبية مرتبطة برأب الوعاء التاجي (Percutaneous coronary intervention أو PCI).
- النوع 4B: نوبة قلبية مرتبطة بتخثر الدعامة كما هو موثق في تصوير الأوعية أو في التشريح.
- النوع 5: نوبة قلبية مرتبطة بتحويل مسار الشريان التاجي (جراحة فتح مجرى جانبي للشريان التاجي Coronary artery bypass surgery وتُعرف ب CABG).
في السابق، كانت مصطلحات «الموجة Q» و«الموجة غير-Q» (بالإنجليزية: non-Q wave) تُستخدمان للإشارة إلى نوبة قلبية ذات ST مرتفع STEMI ونوبة قلبية ذات ST غير مرتفع NSTEMI، على التوالي.
تخطيط كهربائية القلب

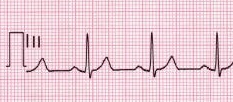
مخطط كهربائية القلب أو رسم القلب (ECG). تُحدّد حالة المريض بأنها نوبة قلبية ذات مقطع ST مرتفع على رسم القلب (STEMI)، بالإضافة إلى الذبحة الصدرية الظاهرة علاماتها، إذا كان تخطيط القلب يُظهر ارتفاعاً جديداً للقطعة ST في اثنين أو أكثر من اتجاهات رسم القلب (ECG). ويجب أن يكون هذا الارتفاع أكبر من 2 ملم (0.2 مللي فولت) للذكور أو أكبر من 1.5 مم (0.15 مللي فولت) عند الإناث إذا كان في اتجاهات V2 و V3، أما إذا كان في اتجاهات تخطيط القلب الأخرى فلابد أن يكون أكبر من 1 مم (0.1 مللي فولت). كان يُعتقد أن إحصار فرع الحزمة اليسرى (left bundle branch block) استخدام جديد ويمكن استخدامها بديلاً عن ارتفاع قطعة ST، ولكن هذا الظنّ لم يعد كذلك. في بدايات النوبة القلبية ذات مقطع ST مرتفع (STEMI) قد تظهر قمم مدببة وبارزة لموجات T في البداية ثم تتطور وترتفع قطعة ST في وقت لاحق.
المؤشرات الحيوية القلب
هناك عدد من المؤشرات الحيوية المختلفة، ولكن التروبونينات تُعتبر الأفضل ، ولا يُفضَّل الاعتماد على الاختبارات القديمة مثل CK-MB أو تثبيط الميوجلوبين. وهذا ليس هو الحال في الإطار شبه الإجرائي للنوبة القلبية حيث يُعتبر استخدام التروبونين و CK-MB مفيدًا في التحاليل. الكوبيبتين (بالإنجليزية: Copeptin) قد يكون مفيدًا في استبعاد حالة النوبة القلبية بسرعة عند استخدامها جنبًا إلى جنب مع التروبونين.
التصوير
قد يُشير تصوير الصدر بالأشعة السينية وإجراء اختبارات أالدم الروتينية إلى مضاعفات أو إلى أسباب مُؤَرِّثة، وغالبًا ما تُجرى تلك الفحوصات عند وصول المريض إلى قسم الطوارئ.
في حالة المرضى المستقرة حالاتهم الذين تَشفي أعراضهم قبل وقت تقييم الأعراض، يُمكن استخدام العامل الصيدلاني سيستاميبي (بالإنجليزية: Technetium (99mTc) sestamibi) الاسم التجاري له كارديولايت (Cardiolite) ويُسمّى أيضًا مسح ميبي "MIBI scan" (حيث ميبي اختصار لـ Methoxy-IsoButyl-Isonitrile)، أو استخدام كلوريد الثاليوم-201 بدلًا عنه، وذلك في الطب النووي لرؤية وتحديد مناطق انخفاض تدفق الدم في القلب ويتم ذلك مع إجهاد فسيولوجي (وظائفي) أو دوائي للمريض.
يمكن أيضًا أن يُستخدم الثاليوم لتحديد مدى حيوية الأنسجة، والتمييز بين ما إذا كانت عضلة القلب قد ماتت فعلًا أو مجرد في حالة من السبات أو ما إذا كانت تتعرض للصعق.
الجمعيات الطبية والمبادئ التوجيهية المهنية تنصح الطبيب بتأكيد التشخيص إن كان المريض في خطر كبير لاحتشاء عضلة القلب، وذلك قبل إجراء اختبارات التصوير من أجل تشخيص الحالة. المرضى الذين لديهم تخطيط القلب طبيعي والقادرين على ممارسة الرياضة على سبيل المثال، لا يوجد فائدة اضافية لهم من التصوير الروتيني.
إن اختبارات التصوير مثل إجهاد النوكليدات المشعة (بالإنجليزية: strese radionuclide) في تصوير إِرْواء العَضَل القَلْبِيّ (بالإنجليزية: Myocardial perfusion imaging) المعروف اختصارًا بـ MPI، أو إجهاد تخطيط صدى القلب، يُمكن أن يُؤكدا تشخيصًا ما حين يكون تاريخ المريض، والفحص البدني، وتخطيط القلب، والمؤشرات الحيوية للقلب تشير إلى احتمال وجود مشكلة.
التشخيص التفريقي
يشمل التشخيص التفريقي للنوبة القلبية أسباب أخرى كارثية لآلام الصدر مثل:
- الانسداد الرئوي.
- تسلخ الأبهر.
- تمزق المريء (متلازمة بورهاف).
- استرواح الصدر (الصدر المثقوب).
- انصباب التامور (تجمُّع سوائل زائدة حول القلب) مسببة اندحاس التامور (بالإنجليزية: Cardiac tamponade).
وتشمل الفروقات الأخرى غير الكارثية:
- ارتجاع المريء.
- متلازمة تيتزه أو الاعتلال الغضروفي العُجري (المحدب)، وهو التهاب حميد في واحد أو أكثر من الغضاريف الضلعية (بالإنجليزية: Tietze syndrome أو chondropathia tuberosa).
الوقاية
يمكن الوقاية من احتشاء عضلة القلب (حدوث النوبة القلبية) وغيرها من الأمراض القلبية الوعائية ذات الصلة إلى حد كبير عن طريق تغيير نمط الحياة والتداوي ببعض العلاجات الطبية.
نمط الحياة
يُوصى بزيادة تناول الحبوب الكاملة النشوية (بالإنجليزية: wholegrain starch)، والحدّ من تناول السكر (خاصة السكر المكرر)، وتناول خمس حصص من الفاكهة والخضروات يوميًا، وتناول وجبتين أو أكثر من السمك أسبوعيًا، وتناول 4-5 حصص من المكسرات غير المملحة أو البذور أو البقوليات كل أسبوع. أعظم نمط غذائي يدعم الوقاية هو حمية البحر الأبيض المتوسط. الفيتامينات والمكمّلات المعدنية فائدتها ليست مؤكدة ولا ستيرول النبات (مُستخرج نباتي يعمل كمضاد طبيعية للكولسترول) ولا إستر الستيرول كذلك (مجموعة مركبات كيميائية معروفة بتخفيض مستوى البروتين الدهني منخفض الكثافة LDL في الدم).
هناك بعض الجدل حول تأثير الدهون الغذائية على تطور أمراض القلب والأوعية الدموية. غالبًا ما يُنصح الناس بالحفاظ على نظام غذائي يستمدّ أقل من 30% من استهلاك الطاقة من الدهون، نظام يحتوي على أقل من 7% من مَدْخول الطاقة في شكل دهون مشبّعة، ويحتوي على أقل من 300 ملغ / يوم من الكولسترول. كما يُوصى أيضا باستبدال الدهون المشبعة بدُهن أحادي عَديد اللَّاتَشَبُّع (بالإنجليزية: mono-polyunsaturated fat) ، لأن استهلاك الدهون عَديدة اللَّاتَشَبُّع بدلًا من الدهون المشبعة قد يقلل الإصابة بأمراض القلب التاجية. يتم استخدام زيت الزيتون وزيت بذور اللفت (الشلجم) (بالإنجليزية: Rapeseed) والمنتجات ذات الصلة بدلًا من الدهون المشبعة.
النشاط البدني يمكن أن يقلل من خطر الإصابة بأمراض القلب والأوعية الدموية، وينُصح الأشخاص المعرضين للخطر الانخراط أسبوعياً في تمارين رياضية هوائية (بالإنجليزية: Aerobic exercise) لمدة 150 دقيقة تدريبات معتدلة أو 75 دقيقة تدريبات مكثفة في الأسبوع. أيضًا الحفاظ على وزن صحي، وعدم شرب الكحول، والإقلاع عن التدخين، كلها تدابير وقائية تعمل على تقليل مخاطر الإصابة بأمراض القلب والأوعية الدموية.
على المستوى السُكّاني، يُمكن استخدام إجراءات الصحة العامة (بالإنجليزية: Public health) للحد من النظم الغذائية غير الصحية (الملح الزائد والدهون المشبعة والدهون غير المشبعة)، وذلك يشمل وضع العلامات والبيانات الغذائية، ووضع لوازم التسويق، وكذلك ضرورات التموين والمطاعم، وتحفيز الأنشطة البدنية للسكان. يمكن أن يكون هذا جزءاً من البرامج الإقليمية للوقاية من الأمراض القلبية الوعائية، أو من خلال تقييم الأثر الصحي HIA (بالإنجليزية: Health Impact Assessment) للخطط والسياسات الإقليمية والمحلية.
التداوي
دُرس أثر الأسبرين على نطاق واسع في المرضى المهددين بخطر زائد لحدوث نوبات قلبية. بُناء على دراسات عديدة لمجموعات مختلفة من المرضى (مثل مرضى السكري أو غير المريضين به)، لا يبدو أن هناك فائدة أو مصلحة قوية بما يكفي لترجيح خطر النزف البليغ. ومع ذلك، فإن العديد من المبادئ التوجيهية للممارسة السريرية تُوصي بالأسبرين للوقاية الأولية ، بل إن بعض الباحثين يرون أن المرضى ذوي مخاطر القلب والأوعية الدموية العالية جدًا ولكن مع انخفاض مخاطر النزيف، يجب أن يستمروا في تلقي الأسبرين.
يمكن استخدام الأدوية الخافضة كوليسترول من فئة الستاتين لدى أصحاب المخاطر المرتفعة لأمراض القلب والشرايين. ويمكن حساب ذلك بواسطة أدوات التنبؤ بالمخاطر الموثقة مثل QRISK2.
عندما يبدأ العلاج طويل الأجل بالهرمونات البديلة في وقت قريب من انقطاع الطمث (سن اليأس) (بالإنجليزية: Menopause)، فإن ذلك قد يقلل من الإصابة بأمراض القلب.
عندما يؤخذ النترات لمدة يومين إثر الإصابة بأزمة قلبية، ومثبطات الإنزيم المحول للأنجيوتنسين (بالإنجليزية: ACE-inhibitors)، فإن ذلك يُقلل من خطر الموت.
علاج المرض
تشمل العلاجات الفورية حال الاشتباه في احتشاء عضل القلب: عقار الأسبرين الذي يَحُول دون مزيد من تخثر الدم، وأحيانًا النتروجليسرين لعلاج آلام الصدر ونقص الأكسجين. يتم التعامل مع النوبة القلبية من خلال استعادة الدورة الدموية إلى القلب، ويسمى هذا العلاج: إعادة الإرواء (بالإنجليزية: reperfusion therapy)، والأساليب النموذجية هي القسطرة، حيث يتم إجبار الشرايين على أن تظل مفتوحة على الدوام، ويتم إزالة انسداد الجلطات باستخدام الأدوية. النوبة القلبية غير مرتفعة الST (تُسمى NSTEMI) يمكن التعامل معها بالعقاقير، وعلى الرغم من ذلك يكون التدخل في الأوعية الدموية بالقسطرة مطلوبا إذا اعتُبر الشخص في خطر كبير. المرضى الذين لديهم انسداد متعدد في الشرايين التاجية، وخاصة إذا كان لديهم أيضًا مرض السكري، يمكن إجراء جراحة تحويل الشرايين (تحويل مسار الشريان التاجي). كان داء شريان القلب التاجي والذي يتضمن: النوبة القلبية والذبحة الصدرية وقصور القلب، عندما يحدث بعد حدوث النوبة القلبية، فإنه كان سببًا رئيسيًا للوفاة بين الرجال والنساء في جميع أنحاء العالم في عام 2011.
تتطلب النوبة القلبية عناية طبية فورية. تهدف محاولات العلاج لإنقاذ أكبر قدر ممكن من عضلة القلب وتحاشي مزيد من المضاعفات. يمكن أن يُعطَى المريض الأسبرين والنتروجليسرين. يوضع النتروجليسرين تحت لسان المريض أو يُحقن به عن طريق الوريد، ويهدف اعطاء المريض النتروجليسرين تحسين تدفق الدم إلى القلب. يُمكن أن يُستخدم المورفين كمسكن للألم حيث أن الألم يزيد من مجهود القلب مما قد يزيد من حجم الجزء من عضلة القلب المتضرر من انسداد الشريان التاجي إذا كان النتروجليسرين ليس فعّالًا في تسكين الألم.مسكّنات الألم الأخرى مثل أكسيد النيتروس فوائدها غير معلومة.
في السابق، كان يُوصي لكل حالة نوبة قلبية محتملة باستنشاق تدفق عالٍ من الأكسجين. وفي الآونة الأخيرة، وُجد أن هذا الاستخدام الروتيني للأكسجين يُمكن أن يُؤدي إلى زيادة عدد الوفيات وحجم الاحتشاء في القلب. لذلك، يتم حاليًا استخدام الأكسجين فقط إذا كانت مستويات الأكسجين منخفضة أو أن المريض يُعاني من ضائقة تنفسية. وخلص تحليل تلوي (إحصاء) في عام 2015 إلى أن استخدام مضخة بالون داخل شريان الأبهر أثناء النوبة القلبية الحادة مع أو بدون صدمة قلبية، لا يقلل من عدد الوفيات.
نوبة قلبية ذات مقطع ST مرتفع في رسم القلب (STEMI)

إذا أثبت تخطيط كهربائية القلب ارتفاع المقطع ST في رسم القلب (تُعرف هذه الحالة بالمختصر STEMI)، فإن العلاج الرئيسي للنوبة القلبية يشمل:
- حلّ الخثرة (تذويب الجلطة).
- رأب الوعاء التاجي.
الرأب الأوّلي للوعاء التاجي (PCI) (بالإنجليزية: Percutaneous Coronary Intervention) هو العلاج الأمثل للنوبة القلبية نوع STEMI إذا أُمكن اجرائها في الوقت المناسب. وإذا تعذّر تنفيذها في غضون 90 إلى 120 دقيقة، فيُوصى بالعمل على إذابة الجلطة ويُفضّل أن يكون ذلك في غضون 30 دقيقة من زمن وصول المريض للمستشفى. إذا كانت الأعراض مستمرة عند المريض لمدة 12 إلى 24 ساعة سابقة، فهذا دليل على ضعف احتمال وجود خثرة (جلطة) وبرهان ضئيل على لزوم تذويب الخثرة، أما إذا كانت الأعراض مستمرة لأكثر من 24 ساعة سابقة فلا يُنصح ببدء علاج حلّ الخثرة (تذويب الجلطة).
يشمل علاج حلّ الخثرة (تذويب الجلطة) إعطاء المريض الأدوية التي تُنشط الإنزيمات التي تدمر عادة جلطات الدم وتمنع تطور الخثرة. عوامل انحلال الخثرة تشمل ما يلي:
- ستربتوكيناز (Streptokinase).
- ريتيبلاز (Reteplase).
- مُنَشِّط بلازمينوجين النسيجي ويُسمّى أيضًا ألتيبلاز (Alteplase) أو اختصارًا (TPA).
- تينيكتيبلاز (Tenecteplase).
إذا لم يكن هناك مَوانِعُ اسْتِعْمَال (بالإنجليزية: Contraindication) (مثل ارتفاع مخاطر النزيف)، فيُمكن إعطاء المريض أدوية حلّ الخثرة (تذويب الجلطة) في مرحلة ما قبل المستشفى أو في مرحلة الإعداد بالمستشفى. عندما تُعطى أدوية حلّ الخثرة لأشخاص يُشتبه في وجود نوبة قلبية عندهم من نوع STEMI في غضون 6 ساعات من ظهور الأعراض، فإن الأدوية الحالّة للخثرة تنقذ حياة 1 من كل 43 مريض ممن حصلوا عليها، وكانت مخاطر حدوث نزيف كبير (major bleeding) هي 1 من كل 143مريض، ومخاطر حدوث نزيف مخّي (دماغي) هو 1 من كل 250 مريض. ولكن ليس من الواضح ما إذا كان تذويب الجلطات قبل دخول المستشفى يقلل الوفيات عند الأشخاص الذين يعانون من نوبة قلبية من نوع STEMI، بالمقارنة مع تذويب الجلطات في المستشفى.حلّ الخثرة قبل دخول المستشفى يقلل من وقت علاج انحلال الخثرة، وذلك بناءًا على دراسات أجريت في بلدان ذات دخل مرتفع.
إذا انحلّت الخثرة، فعلى الرغم من ذلك قد يُوصى بصورة طارئة إجراء رأب للوعاء التاجي (PCI) لإنقاذ المريض إذا كانت إحدى هذه الحالات مازالت قائمة:
- صدمة قلبية جسيمة.
- استمرار الألم الشديد في الصدر.
- حصول تحسّن بنسبة أقلّ من 50% في ارتفاع قطعة ST على تسجيل تخطيط القلب (ECG) بعد 90 دقيقة.
وبعد رأب الوعاء التاجي (PCI)، يُوضع المرضى لمدةِ عامٍ واحدٍ على الأقل بشكل عام على علاج مزدوج (و الذي هو بشكل عام: الأسبرين وكلوبيدوغريل) مضاد للصفيحات.
عندما يُعطى عقار محصر مستقبلات بيتا خلال الـ 24-72 ساعة الأولى من نوبة قلبية حادة من نوع STEMI فإنه لا يتم إنقاذ حياة أي مريض. ومع ذلك، فقد منع 1 من 200 شخص من حدوث نوبة قلبية متكررة، و 1 آخر من كل 200 شخص من اضطراب نظم القلب بطريقة غير طبيعية. بالإضافة إلى ذلك، أدّى العقار إلى ضعف قدرة القلب مؤقتاً على ضخ الدم لـ 1 من كل 91 مريض.
قد يستفيد أولئك الذين لديهم سكتة قلبية من إدارة درجة الحرارة المستهدفة (علاج فعال يحاول تحقيق والمحافظة على درجة حرارة الجسم عند درجة حرارة معينة للشخص لمدة محددة من الوقت في محاولة لتحسين النتائج الصحية) مع التقييم لتنفيذ بروتوكولات انخفاض حرارة الجسم.
وعلاوة على ما سبق، يجب عادة تصوير الأوعية سواء في حالة السكتة القلبية أو في حالة ارتفاع قطعة ST في رسم القلب.
نوبة قلبية ذات مقطع ST غير مرتفع في رسم القلب (NSTEMI)
في غياب ارتفاع القطعة ST على رسم القلب، يستند تشخيص النوبة القلبية على فحص مؤشرات الدم الحيوية (عادة التروبونين) والتي تحتاج من 3 إلى 6 ساعات بعد ظهور أعراض النوبة القلبية لكي تصبح (مؤشرات الدم الحيوية) إيجابية. يُسمّى هذا السيناريو ب «متلازمة الشريان التاجي الحادة غير مرتفعة ال ST» (بالإنجليزية: non-ST elevation acute coronary syndrome) أو اختصارًا (NSTEACS). في هذه الغضون، وإلى أن تظهر نتائج مؤشرات الدم الحيوية، يتحدد أسلوب إدارة المرض بطريقة مستمرة عن طريق ما يلي:
- حساب مخاطر حدوث المزيد من أحداث القلب والأوعية الدموية (مثل استخدام حرز GRACE لحساب الخطر).
- حدوث تغيرات أخرى في تخطيط القلب.
- المظاهر السريرية.
| مقارنات بين علامات القلب الحيوية في الساعات الأولى بعد بدء الشعور بألم الصدر | |||||||||
| |||||||||
يُعالج بالأسبرين المرضى الذين يُعانون من متلازمة الشريان التاجي الحادة غير مرتفعة ال ST (اختصارًا NSTEACS). في كثير من الحالات يُضاف أيضًا كلوبيدوغريل (دواء يستخدم لمنع تكون تجلطات دموية وتخثر الدم) وخاصة إذا كان خطر وقوع حوادث قلبية وعائية مرتفعًا، ويُجرَي النظر في إجراء رأب للوعاء التاجي (PCI) مُبكّرا. اعتمادًا على ما إذا كان يُعتزمُ إجراء رأب للوعاء التاجي (PCI) في وقت مبكر، فإنه يُمكن إضافة «عامل مثبط للعامل العاشر» (العامل العاشر هو إنزيم يدخل في عملية تجلط الدم)، أو إضافة مُقويٍّ لمضاد الثرومبين (يُضاف مُضاد التجلط فوندابارينوكس أو الهيبارين منخفض الوزن الجزيئي، على التوالي). في سيناريوهات المخاطر العالية، يمكن استخدام «مثبطات مستقبلات صفائح البروتين السكري αIIbβ3a» (بالإنجليزية: inhibitors of the platelet glycoprotein αIIbβ3a receptor) مثل ابتيفيباتيد (Eptifibatide) أو تروفيبان (انظر: بروتين سكري IIb/IIIa).
الهيبارين في أولئك الذين لديهم نوبة قلبية ذات مقطع ST غير مرتفع (NSTEMI) أو ذبحة صدرية غير مستقرة: لا يُغيّر خطر الموت ، ولكن الهيبارين يُقلل من خطر حدوث نوبة قلبية أخرى.
اعتبارا من عام 2011، يُوصَى في أوروبا بتناول مثبطات بروتين P2Y12 (مثل دواء: كانجريلور) مدة 12 شهرا بعد كل نوبة قلبية ذات ST غير مرتفع (NSTEMI). في 2014، وَجَدَت مُراجعة على مثبطات بروتين P2Y12 مثل كلوبيدوغريل أنها لا تغير من خطر الموت عندما تُعطى لأشخاص يُشتبه لهم في حدوث نوبة قلبية ذات ST غير مرتفع (NSTEMI) قبل رأب للوعاء التاجي (PCI). ولكنها تزيد من خطر النزف وتقلل من خطر حدوث المزيد من المشاكل القلبية الوعائية. وهكذا خلص المراجعون إلى أن الاستخدام الروتيني لمثبطات بروتين P2Y12 قبل إجراء رأب للوعاء التاجي (PCI)، هو أمر ذو قيمة مشكوك فيها.
إعادة تأهيل القلب
إعادة التأهيل القلبي يُفيد العديد من الذين عانوا من احتشاء عضلة القلب (النوبة القلبية)، حتى وإن كان حدث ضرر بليغ للقلب ونتج فشل في البطين الأيسر. والأمثل هو أن يتم أيضًا إدارة الحالات الطبية الأخرى التي يمكن أن تتداخل وتتشارك في هذا الأمر. يجب أن يبدأ إعادة التأهيل القلبي فورًا بعد خروج المريض من المستشفى. وقد يشمل هذا البرنامج:
- نصائح ومشورة عن نمط الحياة.
- ممارسة التدريبات والتمارين.
- الدعم الاجتماعي.
- فضلا عن توصيات حول قيادة المركبات، والطيران، والمشاركة الرياضية، وإدارة الإجهاد، والجماع.
الوقاية الثانوية
يوجد عدد من التوصيات بخصوص نمط الحياة لأولئك الذين عانوا من احتشاء عضلة القلب (نوبة قلبية). وهذا يشمل الآتي:
- اعتماد نظام غذائي من نوع حمية البحر الأبيض المتوسط.
- الإقلاع عن تناول المشروبات الكحولية.
- ممارسة الرياضة حتى درجة ضيق التنفس اللاهث الخفيف لمدة 20-30 دقيقة يوميًا.
- التوقف عن التدخين فورًا.
- محاولة الوصول إلى وزن صحي.
ممارسة رياضة آمنة وفعّآلة على حد سواء حتى لمن أصيب بقصور القلب أو لأصحاب الدعامات (stents).
يبدأ الناس تناول العديد من الأدوية على المدى الطويل بعد الإصابة بنوبة قلبية (MI)، بهدف منع المزيد من الأحداث القلبية الوعائية مثل: النوبات القلبية، وفشل القلب الاحتقاني، أو السكتات الدماغية.
- يتناول المريض الأسبرين بالإضافة إلى عامل آخر (دواء) مضاد للصفيحات مثل كلوبيدوغريل أو تيكاجريلور لمدة تصل إلى اثني عشر شهرا، يليها الاستمرار على الأسبرين مدى الحياة. يُسمّى هذا «علاج مزدوج مضاد للصفيحات» (بالإنجليزية: dual antiplatelet therapy) ويُعرف اختصارًا بـ DAPT. إذا كان شخص ما لديه حالة طبية أخرى تتطلب دواءً لمنع تخثر الدم (مثل الوارفارين على سبيل المثال) فإن هذا قد يتطلّب تعديل على أساس حسابات خطر احتمال حدوث المزيد من أحداث القلب وكذلك خطر احتمال حدوث نزيف. وبالنسبة للمرضى الذين لديهم دُعامات (stent)، فإن أكثر من 12 شهرا من عقار كلوبيدوغريل بالإضافة إلى الأسبرين ليس له تأثير على احتمال خطر الموت.
- يُنصح ببدء العلاج بمحصر مستقبلات بيتا (بالإنجليزية: Beta blocker) مثل الميتوبرولول أو كارفيديلول في غضون 24 ساعة، شريطة ألا يكون هناك قصور حاد في القلب أو إحصار في القلب (بالإنجليزية: heart block). وينبغي زيادة الجرعة إلى أعلى حدّ مُتحَمّل. على عكس ما كان يُعتقد منذ فترة طويلة، لا يظهر أن استخدام حاصرات مستقبلات بيتا يُؤثر على احتمالية خطر الموت، ربما لأن العلاجات والأدوية الأخرى للنوبة القلبية قد تحسّنت عن ذي قبل. ولا ينبغي أن تُستخدم حاصرات مستقبلات بيتا مع أولئك الذين تناولوا كوكايين مؤخرًا.
- يجب بدء العلاج بمثبطات الإنزيم المحول للأنجيوتنسين (بالإنجليزية: ACE inhibitors) عندما استقرار الحالة، ويستمر إلى الأبد بأعلى جرعة محتملة. أولئك الذين لا يستطيعون تحمل مثبطات الإنزيم المحول للأنجيوتنسين (ACE) يُمكن أن يُعالجوا بضادات مستقبلات أنجيوتنسين الثاني (بالإنجليزية: Angiotensin II receptor antagonist).
- تبيّن أن التداوي بالستاتين يقلل من الوفيات ومن الاعتلال (المراضة) ، إذ يبدو أن تأثير الحماية الذي يوفّره الستاتين أكبر من مجرد خفض البروتين الدهني منخفض الكثافة (الكوليسترول LDL). الإجماع العام هو أن للستاتين القدرة على تحقيق الاستقرار في اللويحات (plaques) وفي الآثار متعددة الطراز الشكلي الأخرى (وراثة - اضطراب الجين الواحد: «متعدد النمط الظاهري» أو pleiotropic) التي قد تحول دون النوبة القلبية، بالإضافة إلى آثارها على نسبة الدهون في الدم.
- مضادات الألدوستيرون (سبيرونولاكتون أو إبليرينون) يمكن أن تُستخدم إذا كان هناك دليل على اختلال وظيفة البطين الأيسر بعد النوبة القلبة (MI)، ومن الناحية النموذجية بعد بدء العلاج بمثبطات الإنزيم المحول للأنجيوتنسين (بالإنجليزية: ACE inhibitors).
- اقترحت دراسات سابقة وجود فائدة من تناول مكملات الحمض الدهني أوميغا-3، ولكن لم يتم تأكيد ذلك حتى الآن.
توقعات سير المرض
توقعات تطور المرض بعد حدوث النوبة القلبية تختلف إلى حد كبير مع حالة المريض الصحّية، ومدى الضرر الحاصل للقلب، ونوع العلاج الذي قُدّم له.
في المرضى الذين عانوا من نوبة قلبية ذات مقطع ST غير مرتفع في رسم القلب (STEMI) في الولايات المتحدة، مات منهم ما بين 5% إلى 6% قبل الخروج من المستشفى، ومات ما بين 7% إلى 18% خلال عام واحد.
يمكن باستخدام المتغيرات المتاحة في غرفة الطوارئ تحديد المرضى ذوي المخاطر الكبيرة لأن تؤول صحتهم إلى مآل وخيم. وجدت إحدى الدراسات أن نسبة 0.4% من المرضى الذين تم تحديدهم كذوي مخاطر منخفضة توفوا بعد 90 يومًا، في حين أن المرضى الذين صُنّفوا كذوي مخاطر كبيرة مات منهم 21.1%.
تصنيف كيلليب
بعض عوامل خطر الموت تشمل: عمر المريض، معالم ديناميكا الدم (مثل فشل القلب، والسكتة القلبية عند دخول المشفى، وضغط الدم الانقباضي، أو أن يكون المريض في الفئة الثانية أو أعلى على مقياس تصنيف كيلليب (بالإنجليزية: Killip class) المعني بتصنيف درجة النوبات القلبية الحادة)، انحراف القطعة ST على رسم القلب للمريض، والسكري، والكرياتينين في الدم، وأمراض الأوعية الدموية الطرفية، وارتفاع واسمات القلب (العلامات الحيوية). تقييم نسبة الجزء المقذوف (كمية الدم التي يضخها القلب مع كل دورة للقلب) للبطين الأيسر قد يزيد من القوة التنبؤية للحالة. يسوء التكهن بسير المرض إذا تواجدت مضاعفات ميكانيكية مثل العضلات الحليمية (papillary muscle) أو تمزقت عضلة جدار القلب الحر (غير المتصل بالحاجز بين البطينين). تحسنت على مر السنين نسبة الاعتلالات والوفيات الناجمة عن النوبات القلبية بسبب تحسّن العلاج.
مؤشر تيمي
في جميع أقسام المستشفى، يستخدم الممارسون مؤشر تيمي (مؤشر انحلال الخثرة في السكتة القلبية تيمي TIMI) لتقييم خطر الوفاة (TIMI scores). هناك مؤشر تيمي للذبحة الصدرية غير المستقرة (NSTEMI) وآخر للذبحة الصدرية STEMI على حد سواء، وذلك باستخدام بيانات المرضى الروتينية من أخذ تاريخ المرض، والأدوية المستخدمة ونتائج المختبر. كلا المؤشرين (تيمي) أثبتا فعالية يمكن الوثوق بها في أحوال متعددة، بما في ذلك غرفة الطوارئ.
المضاعفات
قد تحدث مضاعفات مباشرة بعد النوبة القلبية (في الطور الحاد)، أو قد تحتاج المضاعفات إلى وقت للظهور (في الحالة المزمنة).
المضاعفات الحادة
يٌمكن أن تشمل المضاعفات الحادة ما يلي:
- قصور القلب إذا كان القلب التالف لم يعد قادرًا على ضخ الدم بشكل كاف إلى جميع أنحاء الجسم.
- أم الدم البطينية (تمدد الأوعية الدموية لعضلة القلب في البطين الأيسر).
- تمزق الحاجز البطيني أو تمزق الجدار الحر (غير المتصل بالحاجز بين البطينين).
- ارتجاع الصمام الميترالي (القصور التاجي)، ولا سيما إذا كان الاحتشاء يسبب خللًا في العضلات الحليمية.
- متلازمة دريسلر.
- عدم انتظام ضربات القلب مثل: الرجفان البطيني، عدم انتظام دقات القلب البطيني، الرجفان الأذيني، وإحصار القلب.
المضاعفات المزمنة
تشمل المضاعفات على المدى الطويل ما يلي:
- قصور القلب.
- الرجفان الأذيني.
- زيادة خطر حدوث نوبة قلبية ثانية.
وبائية المرض
النوبة القلبية (أو احتشاء عضلة القلب) هو عرض شائع من مرض الشريان التاجي. قدّرت منظمة الصحة العالمية في عام 2004 أن 12.2% من الوفيات في جميع أنحاء العالم تعود إلى مرض قصور القلب ، وأنه هو السبب الرئيسي للوفاة في الدول المتقدمة ذات الدخل المرتفع أو الدخل المتوسط، والثاني بعد عدوى الجهاز التنفسي السفلي للوفاة في البلدان النامية ذات الدخل المنخفض.
في كل عام على مستوى العالم، يحدث أكثر من 3 ملايين حالة نوبة قلبية مع ارتفاع مقطع ST في رسم القلب (STEMI)، و 4 ملايين حالة نوبة قلبية غير مرتفعة مقطع ST في رسم القلب (NSTEMI) ، وذلك سنويًا. تحدث النوبة القلبية ذات قطعة ST مرتفعة (STEMI) عند الرجال ضِعف ما تحدث عند النساء.
معدلات الوفاة بسبب مرض نقص تروية القلب (أو الداء القلبي الإقفاري) (IHD) (بالإنجليزية: Ischemic Heart Disease) تباطأت أو انخفضت في معظم البلدان ذات الدخل المرتفع على الرغم من أن مرض القلب والأوعية الدموية لا يزال يمثل ثُلُث مجموع الوفيات في الولايات المتحدة الأمريكية عام 2008. على سبيل المثال، معدلات الوفاة من أمراض القلب والشرايين انخفضت بقيمة الثُلُث في فترة العشر سنوات بين عامي 2001 و 2011 في الولايات المتحدة.
في المقابل، مرض نقص تروية القلب (أو الداء القلبي الإقفاري) (IHD) أصبح القضية الأكثر شيوعًا للوفاة في العالم النامي. على سبيل المثال، في الهند، أصبح مرض نقص تروية القلب السبب الرئيسي للوفاة بحلول عام 2004، مسببًا وفاة 1.46 مليون نسمة (14٪ من مجموع الوفيات) وكان من المتوقع أن يتضاعف هذا الرقم خلال 1985-2015.
وعلى الصعيد العالمي، فإن معدل السنوات الحياتية للإعاقة (DALYs) المفقودة بسبب مرض نقص تروية القلب يُقدّر بنسبة 5.5% من إجمالي سنوات العمر المفقودة في عام 2030، مما يجعلها السبب الثاني الأكثر أهمية من ناحية العجز (بعد الاضطراب الاكتئابي)، وكذلك السبب الرئيسي للوفاة عند هذا التاريخ.
المجتمع والثقافة
النساء اللائي أُصبن بنوبة قلبية في الولايات المتحدة، غالبًا ما يُعالجن بتدخلات طبية أقل من الرجال.
الاسم الأجنبي للنوبة القلبية (Myocardial infarction) أتي من الكلمة اللاتينية: (باللاتينية: myocardii infarctus).
الاقتصاديات
في عام 2011 كانت النوبة القلبة الحادّة واحدة من أكثر خمس حالات مرضية باهظة التكاليف شهدتها مستشفيات الولايات المتحدة للمرضى المقيمين، وذلك بتكلفة إجمالية قدرها حوالي 11.5 مليار دولار أمريكي لإقامة 612.000 مريض بالمستشفيات.
الآثار القانونية
في القانون العام، بصفة عامة، النوبة القلبة هي مرض، ولكن قد تكون في بعض الأحيان إصابة. هذا يمكن أن يسبب مشاكل في التغطية التأمينية عند إدارة خطط تأمينية لا يتحمل التأمين مسؤوليتها مثل تعويضات العمال. بشكل عام، النوبة القلبية ليست مغطاة بالتأمين ، ولكن قد تُعتبر إصابة العمل إذا كانت على سبيل المثال، بسبب ضغط نفسي غير طبيعي أو مجهود غير عادي. بالإضافة إلى ذلك، فإن بعض الولايات القضائية تُصنِّف النوبات القلبية التي يعاني منها الأشخاص في بعض المهن المعينة مثل ضباط الشرطة على أنها من إصابات الواجب عن طريق النظام الأساسي أو السياسة العامة. في بعض البلدان، يُمنع أي شخص أُصيب بنوبة قلبية من المشاركة في عمل قد يضع حياة الآخرين في خطر، على سبيل المثال قيادة سيارة أو طائرة.
انظر أيضًا
المراجع
وصلات خارجية
- حرز GRACE لحساب المخاطر وقاعدة بيانات الوفاة من نوبة قلبية (Global Registry of Acute Coronary Events).
| النقص |
|
||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| الزيادة |
|
||||||||||||||
| داء قلبي إقفاري (نقص التروية) |
|
||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| الطبقات |
|
||||||||||||||||||||||
|
التوصيل/ اضطراب نظم قلبي |
|
||||||||||||||||||||||
| أخرى |
تليف قلبي · ضخامة القلب · تضخم البطين (الأيسر، الأيمن) · ضخامة الأذين (الأيمن، الأيسر) قصور القلب (ربو قلبي) · حمى الروماتزم |
||||||||||||||||||||||
| التصنيفات الطبية |
|
|---|---|
| المعرفات الخارجية |
|
| معرفات كيميائية |
|---|
| وطنية | |
|---|---|
| أخرى | |